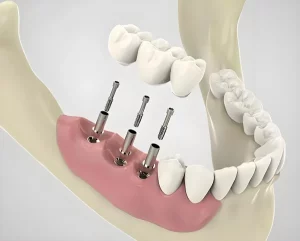
Introduction à la régénération osseuse guidée (ROG)
La régénération osseuse guidée (ROG) est une technique dentaire cruciale conçue pour promouvoir la formation de nouveaux os en créant une barrière biologique dans les zones de défauts osseux. Cette technique utilise des membranes barrières spécifiques pour isoler les cellules des tissus mous (telles que les cellules épithéliales et les fibroblastes) de la zone du défaut osseux, empêchant ainsi toute interférence avec le processus de formation osseuse. L'objectif principal de la GBR est de créer et de maintenir un espace pour les matériaux de greffe osseuse tout en permettant à l'oxygène et aux nutriments d'atteindre le site greffé, facilitant ainsi la régénération du tissu osseux. Cette technologie présente une valeur clinique significative dans le traitement parodontal et l'implantologie dentaire, améliorant efficacement la santé bucco-dentaire des patients.
Développement historique et évolution de la technologie GBR
Les origines de la technologie GBR remontent aux années 1980, lorsque Dahlin et al. ont introduit le concept de régénération tissulaire guidée (RTG), qui a ensuite évolué vers la technologie GBR. Au fur et à mesure que la recherche progressait, la GBR a été largement appliquée en dentisterie, en particulier pour traiter les défauts parodontaux et la perte osseuse autour des implants. Ces dernières années, les progrès de la science des biomatériaux ont conduit au développement de diverses membranes barrières innovantes, offrant une plus grande prévisibilité et réduisant le risque de complications pour les procédures de RBG.
Les principes biologiques de la RBG
Les principes biologiques de la RBG sont basés sur les différences de taux de prolifération des divers types de cellules dans les défauts tissulaires. En règle générale, les fibroblastes et les cellules épithéliales migrent beaucoup plus rapidement que les cellules osseuses. Sans un isolement efficace de ces cellules, les cellules de formation osseuse peuvent être inhibées au cours du processus de réparation osseuse. En utilisant des membranes résorbables ou non résorbables, la GBR crée un espace scellé dans la zone du défaut pour empêcher la migration des cellules des tissus mous. Cela laisse suffisamment de temps et d'espace aux cellules osseuses pour proliférer et se différencier. Cette méthode facilite non seulement la formation de nouveaux os mais améliore également la qualité de la régénération osseuse.
Indications de la régénération osseuse guidée (ROG)
La régénération osseuse guidée (ROG) est une technique largement utilisée dans le domaine de la dentisterie, qui vise principalement à résoudre les problèmes de défauts osseux et de volume osseux insuffisant. Vous trouverez ci-dessous un aperçu détaillé des indications et des contre-indications de la ROG.
Indications
- Préservation de la crête alvéolaire après l'extraction d'une dent
Après l'extraction d'une dent, l'os alvéolaire se résorbe rapidement, ce qui peut compliquer la pose ultérieure d'un implant. Le GBR peut préserver efficacement le volume osseux au niveau du site d'extraction, en ralentissant le processus de résorption et en créant des conditions favorables pour les procédures d'implantation ultérieures. - Défauts osseux localisés ou volume osseux insuffisant avant la chirurgie implantaire
Si des défauts localisés ou un volume osseux insuffisant sont détectés dans l'os alvéolaire avant la chirurgie implantaire, la GBR peut améliorer la stabilité de l'implant en favorisant la formation de nouvel os. - Défauts osseux autour des implants pendant la chirurgie
Lors de la chirurgie implantaire, la technologie GBR peut être utilisée pour restaurer le tissu osseux dans les zones où des défauts osseux sont observés autour de l'implant, augmentant ainsi le taux de réussite de la procédure. - Défauts osseux causés par la péri-implantite
Pour les défauts osseux au niveau du collet des implants causés par une péri-implantite, le GBR peut réparer efficacement la zone endommagée et restaurer sa structure et sa fonction.
Contre-indications
- Mauvaise santé générale
Les patients souffrant de maladies systémiques graves telles que le diabète non contrôlé, les maladies cardiaques ou l'hypertension peuvent ne pas tolérer l'intervention chirurgicale. Ces conditions sont généralement considérées comme des contre-indications pour les procédures de GBR. - Infection ou inflammation locale
En cas d'inflammation aiguë ou chronique dans la région, telle qu'une parodontite dans les dents adjacentes, ces problèmes doivent être traités avant de procéder à la RGE afin de garantir un environnement chirurgical propre et sûr. - Mauvaise hygiène bucco-dentaire
Les patients qui ne sont pas en mesure de maintenir une bonne hygiène bucco-dentaire (par exemple, indice de contrôle de la plaque supérieur à 20%) ne peuvent pas bénéficier d'une RBG, car cela augmente le risque d'infection et compromet les résultats de la cicatrisation. - Lésions tissulaires locales
Des lésions gingivales et muqueuses importantes dans la zone locale peuvent affecter le résultat chirurgical. Ces questions doivent être abordées avant d'envisager une RBG.
Matériaux utilisés dans la régénération osseuse guidée (ROG)
La régénération osseuse guidée (ROG) joue un rôle important dans la dentisterie et l'ingénierie des tissus osseux, son succès étant étroitement lié aux matériaux utilisés. Les principaux matériaux utilisés pour la RGO sont les membranes barrières et les substituts de greffe osseuse. Voici un aperçu détaillé de ces matériaux.
Membranes d'étanchéité
Les membranes barrières sont un composant essentiel de la GBR, conçues pour empêcher les cellules non ostéogéniques (telles que les fibroblastes et les cellules épithéliales) de pénétrer dans la zone du défaut osseux, garantissant ainsi un processus de régénération osseuse ininterrompu. En fonction de leur capacité d'absorption, les membranes barrières sont classées en deux types :
- Membranes résorbables
Ces membranes se dégradent progressivement dans l'organisme et sont généralement fabriquées à partir de matériaux biocompatibles tels que le collagène, l'acide polylactique (PLA) ou l'acide polyglycolique (PGA). Leur principal avantage est qu'elles ne nécessitent pas de seconde intervention chirurgicale pour être retirées et qu'elles sont progressivement remplacées par de nouveaux tissus au cours de la cicatrisation. Cependant, leur taux de dégradation et leur résistance mécanique peuvent avoir un impact sur leur capacité à fournir un soutien initial au cours des premiers stades de la cicatrisation. - Membranes non résorbables
Ces membranes, souvent fabriquées à partir de polytétrafluoroéthylène (PTFE) ou d'autres matériaux synthétiques, offrent une résistance mécanique et une stabilité supérieures. Elles assurent un soutien à long terme mais doivent être retirées chirurgicalement après la cicatrisation. Les membranes non résorbables sont particulièrement efficaces pour prévenir l'invasion des cellules des tissus mous.
Lors de la sélection d'une membrane barrière, les cliniciens tiennent compte de l'état spécifique du patient, du type de défaut et du temps de cicatrisation prévu pour déterminer le type de membrane le plus approprié.
Greffes et substituts osseux
Les greffes ou substituts osseux sont souvent nécessaires pour combler les zones défectueuses au cours des procédures de GBR. En fonction de leur origine et de leur nature, les matériaux de greffe osseuse peuvent être classés comme suit :
- Autogreffes
L'os autologue est prélevé sur le corps du patient et offre généralement la meilleure biocompatibilité et le meilleur potentiel ostéogénique. Cependant, les autogreffes nécessitent un site chirurgical supplémentaire, ce qui peut entraîner des douleurs et des complications postopératoires. - Allogreffes
L'os allogène provient de donneurs humains et subit un traitement rigoureux pour éliminer les composants immunogènes. Il offre une bonne biocompatibilité sans nécessiter de site chirurgical supplémentaire, mais comporte un risque potentiel de rejet immunitaire. - Xénogreffes
L'os xénogénique, généralement dérivé d'animaux (par exemple de sources bovines ou porcines), est traité pour éliminer les composants immunogènes. Bien que ces matériaux soient relativement accessibles, leur biocompatibilité et leur potentiel ostéogénique peuvent être inférieurs à ceux des autogreffes ou des allogreffes. - Substituts synthétiques
Les matériaux synthétiques comprennent des substances à base de céramique telles que l'hydroxyapatite (HA) et le phosphate tricalcique bêta (β-TCP), qui favorisent la formation de nouveaux os et présentent une excellente bioactivité. Ces matériaux sont souvent utilisés pour combler les zones défectueuses, mais leur résistance mécanique peut être insuffisante.
Chaque type de greffe ou de substitut osseux présente ses propres avantages et limites. Lors du choix du matériau approprié, les cliniciens prennent en compte l'état spécifique du patient, les caractéristiques du défaut et les résultats attendus du traitement afin de garantir des résultats cliniques optimaux.
Techniques chirurgicales de régénération osseuse guidée (ROG)
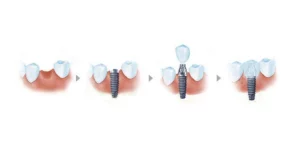
La régénération osseuse guidée (ROG) est une technique chirurgicale utilisée pour réparer les défauts osseux, qui repose sur une série d'étapes et de méthodes précises pour une mise en œuvre réussie. Vous trouverez ci-dessous un aperçu des techniques chirurgicales impliquées dans la ROG, y compris la conception du lambeau, le placement et la fixation de la membrane, ainsi que les stratégies visant à assurer la fermeture primaire et la stabilité de la plaie.
Aperçu de la procédure étape par étape
- Évaluation préopératoire
Avant l'intervention chirurgicale, le clinicien procède à un examen buccal complet et à une évaluation par imagerie afin de déterminer le type et l'étendue du défaut osseux et de formuler un plan chirurgical personnalisé. - Anesthésie
Selon les besoins du patient, une anesthésie locale ou générale est administrée pour assurer le confort pendant toute la procédure. - Conception du rabat
Dans la zone chirurgicale, le clinicien conçoit un lambeau de tissu mou approprié en fonction de l'emplacement et de la taille du défaut. Le lambeau doit être suffisamment large pour couvrir le défaut après l'opération et assurer un apport sanguin adéquat. - Débridement d'un défaut osseux
Après avoir exposé le tissu osseux, le clinicien nettoie la zone du défaut, en éliminant tout tissu nécrosé ou infecté afin de préparer la greffe et la mise en place de la membrane. - Mise en place de la membrane
Une membrane barrière appropriée (résorbable ou non) est choisie et placée sur le défaut osseux. La membrane doit recouvrir entièrement le défaut et éviter tout contact direct avec les tissus mous environnants. - Fixation de la membrane
En fonction du type de membrane, des méthodes de fixation spécifiques telles que des broches en titane, des agrafes à membrane ou des sutures sont utilisées pour fixer la membrane en place et empêcher son déplacement ou son affaissement. Cette étape est cruciale pour le maintien de la barrière biologique sous la membrane. - Matériaux de comblement des greffes osseuses
Des greffons osseux, y compris des autogreffes, des allogreffes, des xénogreffes ou des substituts synthétiques, sont placés sous la membrane pour favoriser la formation d'un nouvel os. - Suture et fermeture
Une fois la procédure terminée, le clinicien suture soigneusement le lambeau pour assurer une fermeture de la plaie serrée et sans tension, ce qui favorise la cicatrisation. Des techniques telles que les sutures de matelas et les sutures interrompues sont utilisées pour maintenir efficacement la stabilité de la plaie.
Assurer la fermeture primaire et la stabilité de la plaie
Pour assurer la fermeture primaire et la stabilité de la plaie après l'opération, les cliniciens adoptent les mesures suivantes :
- Alignement correct
Lors de la suture, veillez à ce que le lambeau de tissu mou soit correctement aligné pour recouvrir la membrane et les matériaux de greffe sans tension excessive. - Incisions de soulagement de la tension
Si le volume du greffon est important et que la fermeture est difficile, des incisions de relâchement de la tension peuvent être pratiquées pour réduire la tension sur le lambeau. Il s'agit de libérer les tissus les moins mobiles, ce qui permet au lambeau de mieux s'adapter à la membrane. - Surveillance postopératoire
Des suivis postopératoires réguliers sont nécessaires pour surveiller la cicatrisation des plaies et vérifier l'absence de complications telles que l'infection ou l'exposition de la membrane. En cas de problème, des mesures opportunes telles qu'une désinfection locale renforcée ou un débridement peuvent s'avérer nécessaires.
En suivant ces étapes et ces techniques, la GBR peut promouvoir efficacement la régénération osseuse, offrant ainsi de meilleurs résultats thérapeutiques aux patients. Les chirurgiens doivent maintenir un niveau d'attention élevé à chaque étape afin de garantir le succès de l'opération et de minimiser le risque de complications.
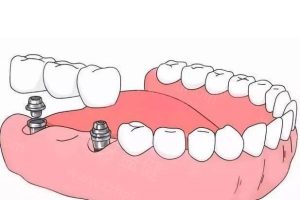
Applications cliniques de la régénération osseuse guidée (ROG)
La régénération osseuse guidée (ROG) a de vastes applications cliniques en dentisterie, en particulier pour traiter les défauts osseux et améliorer la qualité de l'os autour des implants dentaires. Les principales applications cliniques de la régénération osseuse guidée, notamment l'augmentation de la crête pour les implants dentaires, la gestion des défauts péri-implantaires et la préservation de l'alvéole post-extraction, sont présentées ci-dessous.
1. Augmentation de la crête pour les implants dentaires
L'augmentation de la crête est une application clé de la RGE, visant à augmenter la hauteur et la largeur de l'os alvéolaire afin de fournir un support suffisant pour les implants dentaires. Dans de nombreux cas, les patients nécessitant une chirurgie implantaire peuvent avoir un os alvéolaire inadéquat pour répondre aux exigences de l'implantation. Grâce à la RGO, les cliniciens peuvent placer des matériaux de substitution osseuse appropriés dans la zone défectueuse et appliquer une membrane barrière pour empêcher les cellules des tissus mous d'interférer avec le processus de formation osseuse. Cette approche favorise efficacement la croissance d'un nouvel os, créant des conditions favorables à la pose ultérieure d'implants et améliorant les taux de réussite des implants.
2. Gestion des défauts péri-implantaires
GBR dans l'odontologie est également importante dans le traitement des défauts osseux entourant des implants dentaires déjà posés. Dans de tels cas, la GBR peut être appliquée à la zone défectueuse à l'aide de biomatériaux et de membranes barrières afin de promouvoir la formation de nouvel os. La recherche a démontré que la GBR améliore de manière significative la qualité de l'os autour des implants, réduisant ainsi le risque d'échec de l'implant. Grâce à un suivi régulier et à des soins postopératoires appropriés, les patients peuvent obtenir de bons résultats en termes de cicatrisation et de stabilité à long terme.
3. Préservation de l'alvéole après l'extraction d'une dent
Après l'extraction d'une dent, les patients sont souvent confrontés à une résorption osseuse irréversible, ce qui peut compliquer les futurs traitements implantaires ou restaurateurs. La GBR joue un rôle essentiel dans la préservation de l'alvéole post-extractionnelle. En plaçant immédiatement des biomatériaux dans l'alvéole d'extraction et en les recouvrant d'une membrane barrière, la GBR minimise efficacement la perte osseuse et favorise la croissance d'un nouvel os. Ce processus permet non seulement de conserver la morphologie du site d'extraction, mais aussi d'obtenir un volume osseux suffisant pour la pose ultérieure d'implants. Des études ont montré que la préservation de l'alvéole à l'aide de la GBR augmente considérablement le taux de réussite des traitements implantaires ultérieurs.
La régénération osseuse guidée (ROG) est une technique polyvalente et efficace qui a de nombreuses applications cliniques en dentisterie. Qu'il s'agisse de l'augmentation de la crête, de la gestion des défauts péri-implantaires ou de la préservation de l'alvéole post-extractionnelle, la GBR peut améliorer de manière significative la santé bucco-dentaire et les résultats du traitement. En tirant parti de cette technologie, les cliniciens peuvent offrir de meilleures options de traitement et améliorer la qualité de vie des patients.
Complications et gestion de la régénération osseuse guidée (ROG)
Bien que la régénération osseuse guidée (ROG) offre des avantages significatifs dans les applications dentaires, elle n'est pas exempte de complications potentielles. Il est essentiel de comprendre ces complications et leurs stratégies de gestion pour garantir des résultats positifs.
Complications courantes
- Exposition des membranes
L'exposition de la membrane est la complication postopératoire la plus fréquente dans la RBG. Elle peut être classée en quatre catégories :- Grade I: Petite exposition (≤3 mm), sans exsudat purulent.
- Grade II: Large exposition (≥3 mm), sans exsudat purulent.
- Grade III: Exposition à un exsudat purulent.
- Grade IV: Formation d'abcès sans exposition de la membrane.
- Infection
L'infection postopératoire peut résulter de l'exposition de la membrane ou d'une mauvaise hygiène bucco-dentaire avant ou après l'intervention. L'infection déclenche une inflammation, retarde la guérison et peut nécessiter des interventions supplémentaires. - Lésions des tissus mous
Une perforation ou une déchirure des tissus mous peut se produire pendant l'opération, ce qui peut affecter le résultat et entraîner une gêne pour le patient. - Complications neurologiques
Dans certains cas, les patients peuvent ressentir une altération ou une réduction des sensations, comme un engourdissement, en raison d'une atteinte des nerfs au cours de l'intervention.
Prévention et stratégies de gestion efficaces
1. Préparation préopératoire
- Procéder à un examen bucco-dentaire approfondi afin d'écarter toute infection ou problème potentiel.
- Insistez sur une excellente hygiène bucco-dentaire pour minimiser les risques d'infection postopératoire.
2. Sélection des matériaux appropriés
- Choisissez des membranes de protection (résorbables ou non résorbables) en fonction des besoins spécifiques du patient afin de réduire le risque d'exposition de la membrane.
- Utiliser des matériaux présentant une biocompatibilité et une résistance mécanique élevées afin d'améliorer la stabilité de la membrane.
3. Soins postopératoires
- Conseillez aux patients de suivre des pratiques d'hygiène buccale méticuleuses et d'utiliser des bains de bouche antimicrobiens, tels que la chlorhexidine, pour réduire les risques d'infection bactérienne.
- Prévoyez des visites de contrôle régulières pour surveiller la cicatrisation de la plaie et corriger rapidement toute anomalie.
4. Gestion de l'exposition des membranes
- Exposition de grade I: Traiter avec un gel de chlorhexidine topique et surveiller l'évolution de la guérison.
- Exposition de grade II ou supérieur: Si elle est accompagnée d'un exsudat purulent ou d'une infection, il faut envisager de retirer la partie exposée et de réaliser une suture sans tension pour favoriser la cicatrisation.
- Cas graves (par exemple, grade III/IV): Retirer immédiatement l'implant, les matériaux de substitution osseuse et la membrane de protection. Administrer des antibiotiques systémiques pour contrôler l'infection et stabiliser l'état du patient.
Bien que des complications liées à la RGE, telles que l'exposition de la membrane, l'infection et les problèmes neurologiques ou des tissus mous, puissent survenir, des mesures préventives adéquates et une prise en charge opportune réduisent considérablement les risques. En sélectionnant des matériaux appropriés, en appliquant des techniques chirurgicales rigoureuses et en fournissant des soins postopératoires complets, les cliniciens peuvent améliorer les taux de réussite des procédures de GBR et les résultats pour les patients.
Dernières avancées et orientations futures
La technologie de régénération osseuse guidée (ROG) continue d'évoluer dans les domaines de la dentisterie et de l'ingénierie des tissus osseux, les innovations en matière de matériaux et de techniques ouvrant de nouvelles possibilités. Vous trouverez ci-dessous un aperçu des derniers développements et des orientations futures dans le domaine de la régénération osseuse guidée.
Innovations dans les matériaux et les techniques
- Nouveaux matériaux pour membranes barrières
- Film mince de carbure de titane:
Une équipe de chercheurs de l'école de stomatologie de l'université de Pékin et de l'université de Beihang a mis au point une couche mince de carbure de titane autoportante très résistante, présentant les caractéristiques suivantes :- Excellente résistance mécanique, assurant un soutien à long terme dans les zones de défauts osseux.
- La capacité d'éliminer efficacement les espèces réactives de l'oxygène et de l'azote, améliorant ainsi le microenvironnement de la régénération osseuse.
- Promotion de la polarisation des macrophages M2 pour améliorer la régénération des tissus osseux.
Cette innovation comble les lacunes des membranes GBR traditionnelles dans la régénération osseuse et ouvre la voie à de futures applications cliniques【1】.
- Film mince de carbure de titane:
- Membranes GBR à gradation fonctionnelle
- Structures de gradient et conception fonctionnelle:
Les chercheurs étudient des membranes composites dotées de structures spatiales à gradient et de propriétés multifonctionnelles afin de répondre aux divers besoins des procédures GBR. Ces membranes :- Empêcher les cellules non ostéogéniques d'infiltrer la zone du défaut osseux.
- Possède des propriétés antibactériennes et ostéogéniques.
- Améliore considérablement les résultats de la régénération osseuse【4】.
- Structures de gradient et conception fonctionnelle:
- Membranes métalliques biodégradables à base de magnésium
- Matériaux biodégradables en magnésium:
Les membranes biodégradables de régénération osseuse guidée à base de magnésium apparaissent comme une alternative prometteuse aux matériaux traditionnels en raison de leur.. :- Excellentes propriétés mécaniques.
- Biocompatibilité supérieure.
- Amélioration des performances ostéogéniques.
Ces matériaux ont réalisé des progrès significatifs dans la recherche fondamentale et translationnelle, offrant des solutions idéales pour traiter les défauts osseux maxillo-faciaux【3】.
- Matériaux biodégradables en magnésium:
Recherche en cours et potentiel futur
- Intégration de matériaux divers
Les recherches futures devraient se concentrer sur la combinaison de divers types de biomatériaux, tels que les nanoparticules, les nanofibres et les échafaudages tridimensionnels, afin d'améliorer encore les performances des membranes GBR. Cette approche à multiples facettes devrait améliorer les propriétés antibactériennes, ostéogéniques et biocompatibles des membranes【2】【4】. - Plans de traitement personnalisés
Grâce aux progrès de la science des biomatériaux, les traitements personnalisés deviennent de plus en plus possibles. L'adaptation des solutions GBR aux besoins spécifiques de chaque patient permettra d'améliorer les résultats des traitements. - Recherche clinique translationnelle
Au fur et à mesure que de nouveaux matériaux et de nouvelles techniques apparaissent, leur application clinique sera au centre des préoccupations. La collaboration entre les chercheurs et les cliniciens sera essentielle pour garantir l'efficacité et la sécurité de ces matériaux dans la pratique【5】. - Suivi et évaluation à long terme
Le suivi à long terme et l'évaluation des nouvelles technologies et des nouveaux matériaux deviendront de plus en plus importants. La collecte de données cliniques permet d'optimiser en permanence les protocoles de traitement et, en fin de compte, d'améliorer la satisfaction des patients.
Conclusion
La technologie de régénération osseuse guidée (GBR) offre une solution efficace pour traiter les défauts osseux dans le domaine de la dentisterie. En utilisant des membranes barrières, la GBR crée une barrière biologique dans les zones de défauts osseux, empêchant l'interférence des cellules non ostéogéniques et favorisant la prolifération des cellules ostéogéniques et la régénération du tissu osseux. Cette technique permet non seulement d'augmenter le taux de réussite des implants dentaires, mais offre également de nouvelles possibilités pour le traitement parodontal et la reconstruction de l'os alvéolaire.
L'introduction de la technologie GBR a considérablement amélioré les résultats des traitements dentaires, rendant les chirurgies implantaires viables pour des patients auparavant jugés inéligibles en raison d'un volume osseux insuffisant. En favorisant efficacement la régénération osseuse, la technologie GBR améliore la stabilité des implants tout en améliorant la fonctionnalité et l'esthétique de la bouche des patients. En outre, les progrès réalisés dans les matériaux et les techniques ont encore amélioré les taux de réussite et la prévisibilité de la GBR dans les applications cliniques.
En résumé, la GBR, en tant que technologie cruciale de régénération osseuse, joue un rôle indispensable dans l'amélioration des résultats des traitements dentaires et de la qualité de vie des patients. À l'avenir, grâce à la poursuite des recherches en science des matériaux et en bio-ingénierie, la GBR devrait être encore optimisée, offrant ainsi des options de traitement sûres et efficaces à un plus grand nombre de patients.