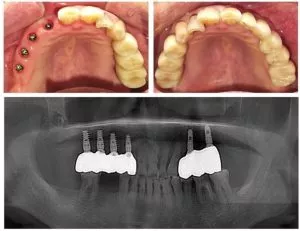
W nowoczesnej stomatologii sterowana regeneracja kości (GBR) coraz częściej staje się kluczową techniką odbudowy brakujących zębów, poprawy funkcji jamy ustnej i poprawy efektów estetycznych. Gdy kość wyrostka zębodołowego ulega resorpcji z powodu choroby, urazu lub długotrwałej utraty zęba, tradycyjna odbudowa implantologiczna często staje przed wyzwaniem niewystarczającej objętości kości. Technologia GBR wykorzystuje połączenie biologicznych barier materiałowych i czynników wzrostu, aby precyzyjnie kierować regeneracją kości w docelowych obszarach, zapewniając stabilną podstawę dla implantów. Ta innowacyjna technika, która integruje zasady biologiczne z materiałoznawstwem, nie tylko pokonuje ograniczenia tradycyjnych procedur augmentacji kości, ale także redefiniuje standardy leczenia stomatologicznego dzięki wysokiej przewidywalności i minimalnie inwazyjnemu podejściu. W tym artykule zbadamy podstawowe koncepcje, procedury chirurgiczne i aspekty techniczne Stomatologia GBR, ujawniając naukę stojącą za tym najnowocześniejszym leczeniem.
Co oznacza skrót GBR w stomatologii?
Sterowana regeneracja kości (GBR) jest kluczową techniką w stomatologii do naprawy ubytków kości wyrostka zębodołowego. Wykorzystuje ona biokompatybilne membrany, takie jak membrany kolagenowe i tytanowe, aby stworzyć fizyczną barierę, która zapobiega infiltracji tkanek miękkich. W połączeniu z czynnikami wzrostu, takimi jak białko morfogenetyczne kości (BMP) i osocze bogatopłytkowe (PRP), GBR precyzyjnie kieruje regeneracją kości w określonych obszarach. Technika ta nie tylko ułatwia pionową i poziomą augmentację kości w celu uzupełnienia niedoboru kości spowodowanego chorobą, urazem lub długotrwałą utratą zębów, ale także zapewnia stabilną podstawę dla osseointegracji implantu, zmniejszając ryzyko jego niepowodzenia.
GBR jest szeroko stosowany w augmentacji kości przed implantacją, natychmiastowej odbudowie implantologicznej i rekonstrukcji strefy estetycznej, szczególnie w przypadku złożonych ubytków kostnych, takich jak pionowa utrata kości. W porównaniu z tradycyjnymi technikami augmentacji kości, GBR oferuje minimalnie inwazyjne procedury, kontrolowaną regenerację i krótszy czas gojenia, co czyni go idealnym wyborem dla pacjentów poszukujących zarówno funkcjonalnej, jak i estetycznej odbudowy. Jest uważana za "złoty standard" w leczeniu złożonych niedoborów kości.
GBR Dental Meaning: Co to jest i dlaczego jest potrzebne?
Sterowana regeneracja kości (GBR) to rewolucyjna technika w dziedzinie stomatologii. Ma ona na celu precyzyjne kierowanie regeneracją kości w określonych obszarach przy użyciu kombinacji biomateriałów i czynników wzrostu w celu naprawy ubytków kości wyrostka zębodołowego spowodowanych chorobą, urazem lub długotrwałą utratą zębów. Podstawową wartością GBR jest zapewnienie wystarczającego wsparcia kostnego dla wszczepienia implantu lub odbudowy zęba. Szczególnie w przypadku pacjentów z niewystarczającą objętością kości lub niską jakością kości, GBR odgrywa kluczową rolę w uzyskaniu zarówno funkcjonalnej, jak i estetycznej odbudowy.
Wyjaśnienie GBR w opiece stomatologicznej
GBR wspomaga regenerację kości poprzez następujące mechanizmy:
- Funkcja bariery: Biokompatybilna membrana (np. membrana kolagenowa, membrana tytanowa) pokrywa obszar ubytku kości, fizycznie izolując tkanki miękkie (takie jak dziąsła), aby zapobiec ich inwazji do przestrzeni regeneracji kości, zapewniając wzrost komórek kostnych w wyznaczonym obszarze.
- Aktywacja czynnika wzrostu: Zastosowanie substancji bioaktywnych, takich jak białko morfogenetyczne kości (BMP) i osocze bogatopłytkowe (PRP), przyspiesza migrację, proliferację i różnicowanie komórek kostnych, promując tworzenie nowych kości.
- Scenariusze zastosowań:
- Przedimplantowa augmentacja kości: Odbudowuje strukturę kości u pacjentów z resorpcją kości wyrostka zębodołowego w celu zapewnienia stabilności implantu.
- Natychmiastowa odbudowa implantu: Wypełnia ubytki po ekstrakcji natychmiast po usunięciu zęba, skracając czas leczenia.
- Przywrócenie strefy estetycznej: Poprawia kontur dziąseł i zapobiega zapadaniu się tkanek miękkich w obszarze przednim, zapewniając lepsze efekty estetyczne.
Najczęstsze przyczyny utraty kości w szczęce
Utrata kości szczęki wynika z wielu czynników, w tym:
- Choroby przyzębia: Infekcje bakteryjne powodują stan zapalny i resorpcję kości wyrostka zębodołowego, co czyni je najczęstszą przyczyną utraty kości.
- Długotrwała utrata zębów: Bez stymulacji żucia kość wyrostka zębodołowego ulega stopniowej resorpcji.
- Uraz lub operacja: Złamania szczęki, ekstrakcje i inne urazy mogą uszkodzić struktury kostne, prowadząc do utraty kości.
- Choroby ogólnoustrojowe: Stany takie jak osteoporoza i cukrzyca wpływają na metabolizm kości, przyspieszając ich utratę.
- Niewłaściwe uzupełnienia: Źle zaprojektowane protezy lub implanty mogą wywierać nadmierny nacisk na tkankę kostną, powodując miejscową resorpcję kości.
Jak GBR pomaga w powodzeniu implantu dentystycznego
GBR zapewnia niezbędne wsparcie dla udanej implantacji stomatologicznej:
1. Zwiększenie objętości kości:
- Pionowa augmentacja kości: Rozwiązuje problem niewystarczającej wysokości kości wyrostka zębodołowego, aby zapewnić odpowiednią głębokość implantu.
- Pozioma augmentacja kości: Zwiększa szerokość kości wyrostka zębodołowego, aby pomieścić implanty o różnych średnicach.
2. Poprawiona stabilność implantu:
- Nowo zregenerowana kość integruje się z implantem, zmniejszając ryzyko jego uszkodzenia.
- Zapobiega obluzowaniu lub utracie implantu z powodu niewystarczającego podparcia kości.
3. Skrócony czas trwania leczenia:
- Natychmiastowe wszczepienie implantu w połączeniu z GBR umożliwia jednoczesną ekstrakcję, augmentację kości i wszczepienie implantu, zmniejszając liczbę wizyt pacjenta.
4. Zoptymalizowane wyniki estetyczne:
W obszarze przednim GBR poprawia kontur dziąsła i zapobiega powstawaniu poimplantacyjnych "czarnych trójkątów" lub recesji dziąseł.
Technologia GBR naukowo kieruje regeneracją kości, stawiając czoła wyzwaniom związanym z niedoborem kości wyrostka zębodołowego i znacznie poprawiając wskaźnik powodzenia i estetykę odbudowy implantologicznej. Jej precyzja, skuteczność i przewidywalność sprawiają, że jest to niezbędna podstawowa technologia w nowoczesnej stomatologii, oferująca optymalne funkcjonalne i estetyczne rozwiązanie dla pacjentów z brakami zębowymi.
GBR Dental Procedure: Przewodnik krok po kroku
Chirurgia GBR wykorzystuje synergistyczne działanie biomateriałów i czynników wzrostu, aby precyzyjnie kierować regeneracją kości, tworząc optymalne warunki do wszczepienia implantu. Poniżej znajduje się szczegółowy opis procedury:
Krok 1: Ocena pacjenta i planowanie leczenia
Badanie kliniczne i analiza obrazowa
- Egzamin ustny: Ocena stanu tkanek miękkich i twardych w obszarze bezzębia, zdrowia sąsiednich zębów i relacji zgryzowych.
- Skan CBCT: Użyj obrazowania 3D, aby określić zakres ubytków kości wyrostka zębodołowego (wysokość, szerokość, gęstość) i zidentyfikować pobliskie struktury anatomiczne (takie jak zatoka szczękowa lub nerw zębodołowy dolny).
Ocena ryzyka
- Badanie przesiewowe w kierunku chorób ogólnoustrojowych (np. cukrzycy, osteoporozy), które mogą wpływać na gojenie się kości.
- Ocena lokalnych czynników ryzyka, takich jak historia palenia tytoniu i nawyki związane z higieną jamy ustnej.
Indywidualny plan leczenia
- Wybierz techniki GBR w oparciu o typ wady (niedobór poziomy/pionowy), takie jak technika tenting lub przeszczep onlay.
- Ustalenie, czy konieczne są dodatkowe procedury (np. podniesienie dna zatoki szczękowej).
Krok 2: Wybór materiału do przeszczepu kości i membrany
Materiały do przeszczepów kostnych
- Autoprzeszczep: Pobierany z żuchwy pacjenta, grzebienia biodrowego itp.; oferuje wysoki potencjał osteogenny, ale wiąże się z urazem w miejscu pobrania.
- Alloprzeszczep: Sterylizowana ludzka kość dawcy; pozwala uniknąć zachorowalności w miejscu pobrania, ale wiąże się z ryzykiem odrzucenia immunologicznego.
- Syntetyczne substytuty kości: Materiały takie jak fosforan β-trójwapniowy (β-TCP) lub hydroksyapatyt (HA); resorbowalne i łatwe w obsłudze.
- Przeszczepy kompozytowe: Połączenie autoprzeszczepu i materiałów syntetycznych w celu zrównoważenia potencjału osteogennego i wygody.
Membrany barierowe
- Membrany resorbowalne (np. membrany kolagenowe): Nie wymaga demontażu, ale ma niższą wytrzymałość mechaniczną.
- Membrany nieresorbowalne (np. siatka tytanowa): Zapewniają doskonałą stabilność, ale wymagają drugiej operacji w celu usunięcia.
Czynniki wzrostu
- PRP (osocze bogatopłytkowe): Ekstrahowany z krwi pacjenta poprzez wirowanie w celu przyspieszenia proliferacji komórek.
- BMP (białko morfogenetyczne kości): Stymuluje mezenchymalne komórki macierzyste do różnicowania się w osteoblasty.
Krok 3: Chirurgiczne umieszczenie przeszczepu i błony barierowej
Znieczulenie miejscowe i projekt nacięcia
- Wykonać nacięcie na błonie śluzowej policzka/podniebienia w obszarze bezzębnym, aby odsłonić ubytek kostny.
Przygotowanie ubytku kości
- Usunąć zainfekowaną lub martwiczą tkankę kostną i wyprofilować krawędzie kości, aby poprawić adaptację błony.
Umieszczenie przeszczepu
- Materiał przeszczepu kostnego należy ściśle umieścić w ubytku, upewniając się, że nie pozostały żadne szczeliny.
Pokrycie membraną barierową
- Przedłużyć brzegi membrany o 2-3 mm poza ubytek, aby zapobiec inwazji tkanek miękkich.
- Wstrzyknięcie PRP lub BMP pod membranę w celu zwiększenia tworzenia kości.
Zamknięcie rany
- Zszyj błonę śluzową bez napięcia, aby zapobiec odsłonięciu błony i infekcji.
Krok 4: Proces gojenia i regeneracji kości
Wczesne gojenie (1-2 tygodnie)
- Membrana izoluje tkankę miękką, tworząc chronioną przestrzeń do regeneracji kości.
- Wokół przeszczepu tworzy się skrzep krwi, inicjując reakcję zapalną.
Faza tworzenia kości (2-12 tygodni)
- Osteoblasty migrują na powierzchnię przeszczepu i rozpoczynają tworzenie nowej kości.
- Autoprzeszczepy zazwyczaj tworzą tkankę kostną w ciągu 4-6 tygodni, podczas gdy przeszczepy syntetyczne wymagają 6-12 tygodni.
Faza dojrzewania kości (3-6 miesięcy)
- Tkana kość stopniowo przekształca się w kość blaszkowatą o gęstości zbliżonej do naturalnej kości.
- Skany CBCT monitorują postęp regeneracji kości.
Krok 5: Ostateczne wszczepienie implantu
Czas wszczepienia implantu
- Wczesna implantacja: 4-6 tygodni po GBR (jeśli można osiągnąć wystarczającą stabilność pierwotną).
- Opóźniona implantacja: 3-6 miesięcy po GBR (dla pełnego dojrzewania kości).
Chirurgia implantologiczna
- Ponownie otworzyć zregenerowane miejsce kostne, wywiercić otwór zgodnie z planowaną pozycją implantu i wszczepić implant.
- Test momentu obrotowego zapewnia stabilność pierwotną (ISQ ≥ 65).
Umieszczenie łącznika gojącego
- Podejście niezanurzone: Natychmiastowe umieszczenie łącznika gojącego.
- Podejście zanurzone: Wymaga operacji drugiego stopnia w celu odsłonięcia implantu.
Ostateczna odbudowa protetyczna
- Po 3-6 miesiącach osteointegracji pobierane są wyciski w celu wykonania koron lub mostów.
Technologia GBR w stomatologii: Metody i materiały
Autoprzeszczepy, alloprzeszczepy, ksenoprzeszczepy i syntetyczne materiały do przeszczepów kości
W sterowanej regeneracji kości (GBR) wybór materiału do przeszczepu kości ma bezpośredni wpływ na wyniki regeneracji i szybkość gojenia:
Autoprzeszczepy
- Źródło: Własna tkanka kostna pacjenta (np. kość żuchwy, grzebień biodrowy).
- Zalety: Najlepsza biokompatybilność, zawiera aktywne komórki osteogenne i czynniki wzrostu, wspomaga szybkie tworzenie kości.
- Ograniczenia: Wymaga dodatkowego zabiegu chirurgicznego w celu pobrania kości, co zwiększa uraz w miejscu pobrania i ryzyko powikłań.
Alloprzeszczepy
- Źródło: Kość dawcy z tego samego gatunku (poddana sterylizacji i dekellularyzacji).
- Zalety: Pozwala uniknąć obrażeń w miejscu pobrania i zapewnia wsparcie strukturalne dla regeneracji kości.
- Ograniczenia: Potencjalne ryzyko odrzucenia immunologicznego lub przeniesienia choroby, niższa aktywność osteogenna w porównaniu z autoprzeszczepami.
Ksenoprzeszczepy
- Źródło: Kość zwierzęca (np. wołowa lub wieprzowa), przetworzona w celu usunięcia białka i sterylizacji.
- Zalety: Łatwo dostępne i opłacalne.
- Ograniczenia: Niższa biokompatybilność, nieprzewidywalne tempo resorpcji, potencjalna reakcja zapalna.
Syntetyczne materiały do przeszczepów kości
- Rodzaje: Fosforan β-trójwapniowy (β-TCP), hydroksyapatyt (HA), szkło bioaktywne.
- Zalety: Konfigurowalne kształty, brak immunogenności, kontrolowana szybkość resorpcji dopasowana do regeneracji kości.
- Ograniczenia: Brak aktywności komórkowej, wymagający osteogenezy gospodarza do tworzenia kości.
Zasady wyboru: Połączenie autoprzeszczepów i materiałów syntetycznych jest często stosowane w celu zrównoważenia potencjału regeneracyjnego i praktyczności, biorąc pod uwagę rozmiar defektu, stan zdrowia pacjenta i czynniki kosztowe.
Membrany resorbowalne a nieresorbowalne
Membrany barierowe są kluczowym elementem GBR, a ich rodzaj wpływa na łatwość operacji i postępowanie pooperacyjne:
Membrany resorbowalne
- Materiały: Kolagen (naturalny) lub kwas polimlekowy (PLA, syntetyczny).
- Zalety: Nie ma potrzeby wykonywania drugiego zabiegu chirurgicznego w celu usunięcia, co zmniejsza dyskomfort pacjenta; wspomaga wczesne gojenie tkanek miękkich.
- Ograniczenia: Niższa wytrzymałość mechaniczna, ryzyko wczesnej degradacji, potencjalna ekspozycja membrany.
Membrany nieresorbowalne
- Materiały: Siatka tytanowa lub spieniony politetrafluoroetylen (e-PTFE).
- Zalety: Wysoka wytrzymałość i stabilność, utrzymuje przestrzeń regeneracyjną przez dłuższy czas.
- Ograniczenia: Wymaga drugiej operacji w celu usunięcia, potencjalne ryzyko infekcji lub resorpcji kości wokół błony.
Strategie aplikacji:
- Membrany nieresorbowalne są preferowane w przypadku pionowa augmentacja kości lub obszary wysokiego ryzyka wymagających większej stabilności.
- Membrany resorbowalne są preferowane w przypadku augmentacja pozioma lub rekonstrukcje stref estetycznych aby uprościć leczenie.
Postępy w technikach i procesach GBR
Najnowsze osiągnięcia w dziedzinie GBR poprawiły przewidywalność i wydajność dzięki innowacjom materiałowym i narzędziom cyfrowym:
Ulepszenia biomateriałów
- Materiały nanostrukturalne: Powłoki nanohydroksyapatytowe poprawiają adhezję komórek i różnicowanie osteogenne.
- Membrany obciążone lekami: Membrany barierowe z antybiotykami lub czynnikami wzrostu (np. BMP-2) do miejscowego, kontrolowanego uwalniania.
Projektowanie wspomagane cyfrowo
- Technologia druku 3D: Dostosowuje przeszczepy kostne i membrany, aby precyzyjnie dopasować je do morfologii ubytku.
- Dynamiczna nawigacja chirurgiczna: Łączy CBCT i skanowanie optyczne w celu prowadzenia w czasie rzeczywistym podczas umieszczania przeszczepu kostnego, minimalizując uraz.
Minimalnie inwazyjne i przyspieszone metody leczenia
- Minimalnie inwazyjne techniki płatowe: Zmniejszenie rozmiaru nacięcia, zmniejszenie obrzęku i bólu pooperacyjnego.
- Technologia skoncentrowanego czynnika wzrostu: Wykorzystuje wirowanie do ekstrakcji PRP o wysokim stężeniu, przyspieszając regenerację kości.
Zaawansowane mechanizmy regeneracji
- Terapia komórkami macierzystymi: Wykorzystanie komórek macierzystych pochodzących z tkanki tłuszczowej (ADSC) lub komórek macierzystych miazgi zębowej do wzmocnienia osteogenezy.
- Immunomodulacja: Modyfikacja biomateriałów lub włączenie środków przeciwzapalnych w celu stworzenia zoptymalizowanego lokalnego środowiska do regeneracji.
Ewolucja materiałów i technik GBR znacznie poprawiła przewidywalność regeneracji kości i skuteczność kliniczną. Innowacje w biomateriałach, membranach barierowych i narzędziach cyfrowych sprawiły, że GBR stało się precyzyjnym rozwiązaniem dla złożonych ubytków kostnych. Oczekuje się, że wraz z ciągłym postępem w nauce o biomateriałach i medycynie regeneracyjnej, GBR jeszcze bardziej uprości procedury, skróci czas gojenia i poprawi wyniki pacjentów.
Korzyści i zagrożenia związane z GBR w stomatologii
Zalety GBR dla implantów dentystycznych
Technologia sterowanej regeneracji kości (GBR) wykorzystuje bariery biologiczne i czynniki wzrostu, aby zapewnić znaczące korzyści dla implantów dentystycznych:
- Precyzyjna augmentacja kości: Skutecznie usuwa niedobory wysokości lub szerokości kości wyrostka zębodołowego spowodowane chorobami przyzębia, urazami lub długotrwałą utratą zębów, rozszerzając wskazania do implantacji.
- Zwiększona stabilność implantu: Zregenerowana kość tworzy ścisłą osseointegrację z implantem, zmniejszając ryzyko pooperacyjnego obluzowania lub niepowodzenia i wydłużając żywotność uzupełnienia protetycznego.
- Optymalizacja estetyczna i funkcjonalna: W przypadku uzupełnień w strefie estetycznej, GBR poprawia kontury dziąseł i profil kości, zapobiegając powstawaniu "czarnych trójkątów" lub recesji dziąseł po implantacji, zapewniając naturalny wygląd i prawidłową funkcję żucia.
- Skrócony czas trwania leczenia: W połączeniu z natychmiastowym wszczepieniem implantu, GBR umożliwia jednoczesną augmentację kości i wszczepienie implantu podczas ekstrakcji zęba, skracając wizyty pacjenta i całkowity czas leczenia.
Potencjalne zagrożenia i powikłania
Pomimo postępów, GBR nadal wiąże się z pewnym ryzykiem:
- Ekspozycja na błonę i infekcja: Wczesne odsłonięcie błony zaporowej może prowadzić do inwazji bakterii, powodując infekcję lub niepowodzenie regeneracji kości, co wymaga szybkiej interwencji (np. miejscowych antybiotyków lub usunięcia błony).
- Powikłania w miejscu pobrania (autoprzeszczep kości): Pobieranie kości może powodować ból, krwawienie lub uszkodzenie nerwów w miejscu pobrania, zwiększając dyskomfort po zabiegu.
- Nieprawidłowa resorpcja materiału przeszczepu: Niektóre materiały syntetyczne mogą wchłaniać się zbyt szybko lub zbyt wolno, potencjalnie wpływając na jakość regeneracji kości i wymagając dodatkowych korekt chirurgicznych.
- Zapalenie okołowszczepowe: Jeśli regeneracja kości jest niewystarczająca lub pielęgnacja pooperacyjna jest nieodpowiednia, wokół implantu może rozwinąć się stan zapalny, zagrażając długoterminowej stabilności.
Wskaźniki sukcesu i długoterminowe wyniki
- Współczynnik sukcesu klinicznego: Dzięki ścisłym protokołom aseptycznym i spersonalizowanemu planowaniu leczenia, wskaźnik przeżywalności implantów przy użyciu GBR sięga 90%-95%znacznie wyższe niż w przypadkach bez augmentacji kości.
- Długoterminowa stabilność: Pod obciążeniem funkcjonalnym zregenerowana kość stopniowo przebudowuje się w dojrzałą kość blaszkowatą. Pięcioletnie badania kontrolne wskazują, że resorpcja kości wokół implantu utrzymuje się na poziomie poniżej 1 mm rocznie.zapewniając trwałe efekty estetyczne.
- Kluczowe czynniki sukcesu: Ogólnoustrojowe warunki zdrowotne (takie jak kontrola cukrzycy), pooperacyjna higiena jamy ustnej i nawyki związane z paleniem tytoniu bezpośrednio wpływają na długoterminowe wskaźniki powodzenia, wymagając kompleksowa ocena przedoperacyjna i regularne badania kontrolne.
Kto potrzebuje chirurgii stomatologicznej GBR?
Chirurgia stomatologiczna z kierowaną regeneracją kości (GBR) jest odpowiednia dla pacjentów z niewystarczającą objętością kości szczęki lub ubytkami kostnymi z różnych powodów, w tym:
Pacjenci z niewystarczającą ilością kości szczęki do wszczepienia implantu
Długotrwała utrata zęba, naturalna resorpcja kości wyrostka zębodołowego lub brak odbudowy zęba po ekstrakcji mogą prowadzić do znacznej utraty kości, co utrudnia utrzymanie implantu. Technologia GBR umożliwia pionowa i pozioma augmentacja kościprecyzyjnie rekonstruując strukturę kości, aby stworzyć optymalne warunki do wszczepienia implantu.
Osoby z utratą kości związaną z chorobą przyzębia
Stan zapalny wywołany chorobą przyzębia może zniszczyć kość wyrostka zębodołowego, powodując resorpcję kości i rozchwianie zębów. Operacja GBR pomaga naprawić ubytki kostne spowodowane chorobą przyzębia, zapobieganie dalszej utracie kości i zapewnienie stabilnej podstawy dla przyszłych implantów lub uzupełnień protetycznych.
Pacjenci z niedoborami kości spowodowanymi urazami lub wadami wrodzonymi
Urazy takie jak złamania, urazy chirurgiczne lub wrodzony niedorozwój kości szczęki (np. rozszczep podniebienia) może skutkować niewystarczającą objętością kości lub nieprawidłową strukturą kości. Technologia GBR oferuje Indywidualne rozwiązania do regeneracji kościprzywracając dotkniętemu obszarowi zarówno funkcjonalną, jak i estetyczną integralność.
Opieka pooperacyjna i powrót do zdrowia pacjentów z GBR
Harmonogram leczenia i oczekiwane wyniki
Początkowe gojenie (1-2 tygodnie)
- Kluczowa faza: Błona barierowa stabilizuje się, a wokół materiału do przeszczepu tworzy się skrzep krwi, inicjując reakcję zapalną.
- Oczekiwany wynik: Tkanka miękka zaczyna się goić, a łagodny obrzęk lub zasinienie stopniowo ustępują.
Faza regeneracji kości (2-12 tygodni)
- Kluczowa faza: Osteoblasty migrują na powierzchnię materiału przeszczepowego, rozpoczynając tworzenie nowej kości.
- Oczekiwany wynik:
- Autogenne przeszczepy kostne zazwyczaj tworzą tkankę kostną w obrębie 4-6 tygodni.
- Materiały syntetyczne mogą wymagać 6-12 tygodni do integracji.
- Skany CBCT ujawniają rosnącą z czasem gęstość kości.
Faza dojrzewania kości (3-6 miesięcy)
- Kluczowa faza: Tkana kość przebudowuje się w kość blaszkowatą, osiągając strukturę i funkcję podobną do naturalnej kości.
- Oczekiwany wynik:
- Stabilna objętość kościspełnienie wymagań dotyczących wszczepienia implantu lub uzupełnienia protetycznego.
- Zwiększony wskaźnik powodzenia implantacji z silniejszą osteointegracją.
- Poprawiona estetykaz naturalnymi konturami dziąseł w widocznych miejscach.
Wytyczne pooperacyjne dla chirurgii GBR
Leczenie ran
- Unikaj dotykania: Nie używaj języka ani palców do dotykania miejsca zabiegu, aby zapobiec przesunięciu błony lub infekcji.
- Zimny kompres: Stosuj okłady z lodu z przerwami przez pierwsze 24 godziny, aby zmniejszyć obrzęk.
Dieta i higiena jamy ustnej
- Miękka dieta: Trzymaj się miękkich pokarmów na początku tydzień aby zapobiec uszkodzeniu rany.
- Delikatne czyszczenie: Zacznij używać Płyn do płukania jamy ustnej z chlorheksydyną po 24 godzinach, unikając bezpośredniego szczotkowania miejsca zabiegu. Wznów normalne szczotkowanie po 7 dni.
Aktywność i leki
- Unikaj forsownych ćwiczeń: Powstrzymanie się od intensywnej aktywności fizycznej przez jeden tydzień aby zapobiec podwyższonemu ciśnieniu krwi i opóźnionemu gojeniu.
- Postępuj zgodnie z zaleceniami: Przyjmuj antybiotyki i leki przeciwzapalne zgodnie z zaleceniami. W razie potrzeby stosować leki przeciwbólowe.
Działalność ograniczona
- Zakaz palenia i spożywania alkoholu: Unikaj palenia i picia przez co najmniej 4 tygodnie aby zapewnić prawidłową regenerację kości.
- Unikaj ruchów ssących: Nie używaj słomki, aby zapobiec zmianom ciśnienia w jamie ustnej, które mogą powodować krwawienie.
Wskazówki dotyczące utrzymania zdrowia kości po GBR
Regularne badania kontrolne
- Kontrole pooperacyjne: Zaplanowane uczestnictwo Skany CBCT do monitorowania postępu regeneracji kości.
- Konserwacja implantów: Po wszczepieniu implantu należy odwiedzać dentystę co 6 miesięcy aby ocenić wyrównanie zgryzu i zdrowie dziąseł.
Zarządzanie higieną jamy ustnej
- Prawidłowe szczotkowanie: Użyj szczoteczka do zębów z miękkim włosiem i nitkować zęby wokół miejsca wszczepienia implantu, aby zapobiec gromadzeniu się płytki nazębnej.
- Pomoc w korzystaniu z Water Flosser: Po 3 tygodnieDelikatnie oczyść obszar chirurgiczny za pomocą nici dentystycznej.
Odżywianie i nawyki związane ze stylem życia
- Zrównoważona dieta: Spożywaj pokarmy bogate w wapń (np. nabiał), źródła witaminy D (np. ryby) i białko w celu zapewnienia optymalnego metabolizmu kości.
- Systemowa kontrola zdrowia: Utrzymuj stabilny poziom cukru we krwi, jeśli cierpisz na cukrzycę, aby uniknąć opóźnionego gojenia się kości.
Zapobieganie powikłaniom
- Unikaj traumy: Chronić miejsce zabiegu przed uderzeniami lub nadmiernym naciskiem.
- Wczesna interwencja: Natychmiast skontaktuj się z dentystą, jeśli zauważysz zaczerwienienie, wydzielinę lub gorączkę, ponieważ mogą one wskazywać na infekcję.
Wnioski
Technologia sterowanej regeneracji kości (GBR), jako przełomowa innowacja w nowoczesnej stomatologii, z powodzeniem radzi sobie z wyzwaniami związanymi z resorpcją kości wyrostka zębodołowego poprzez precyzyjną regulację barier biologicznych i czynników wzrostu. Zapewnia funkcjonalne i estetyczne rozwiązanie dla pacjentów z utratą zębów. Podstawową wartością GBR jest nie tylko precyzyjna augmentacja kości i zwiększona stabilność implantu, ale także minimalnie inwazyjny, spersonalizowany projekt chirurgiczny, który znacznie zmniejsza traumę leczenia i ryzyko powikłań, osiągając transformację od "wyzwań związanych z ubytkami kostnymi" do "przewidywalnej regeneracji".
Chociaż wdrożenie GBR wymaga ścisłej kontroli nad wyborem materiału, zarządzaniem membraną barierową i opieką pooperacyjną, jego wysoki wskaźnik powodzenia (wskaźnik przeżywalności implantu przekraczający 90%) i długoterminowa stabilność (5-letni wskaźnik resorpcji kości poniżej 1 mm rocznie) sprawiły, że stał się on klinicznym złotym standardem naprawy złożonych ubytków kostnych. Łącząc zasady biologiczne z materiałoznawstwem, GBR nie tylko napędza postęp w stomatologii implantologicznej, ale także otwiera nowe możliwości dla zastosowań medycyny regeneracyjnej w stomatologii.
W przyszłości, wraz z postępem w badaniach nad biomateriałami (takimi jak inteligentne membrany wypełnione lekami i materiały nanostrukturalne) oraz technologią cyfrową (taką jak dynamiczna nawigacja i druk 3D), GBR jeszcze bardziej uprości procedury, skróci czas gojenia i zapewni bardziej precyzyjną kontrolę regeneracji kości. Oczekuje się, że ciągła ewolucja tej technologii poprawi doświadczenie leczenia i jakość życia pacjentów z utratą zębów, jednocześnie redefiniując standardowy paradygmat odbudowy zębów, zapewniając funkcjonalne i estetyczne rozwiązanie w zakresie zdrowia jamy ustnej dla większej liczby osób.