Neste artigo, apresentamos um estudo de caso do uso combinado da colocação imediata de implantes e da ROG na região anterior da maxila e discutiremos os principais fatores que contribuem para um resultado bem-sucedido, incluindo a importância do planejamento pré-operatório, considerações estéticas e gerenciamento de tecidos moles. Ao analisar estudos de caso e avanços recentes, este artigo fornece informações sobre como essas técnicas podem ser usadas com eficácia para restaurar a função e a estética da zona estética, melhorando, em última análise, a satisfação do paciente e o sucesso do implante em longo prazo.
INFORMAÇÕES
Nome do paciente: Zhang
Sexo: Masculino
Idade: 59 anos de idade
Principais reclamações:
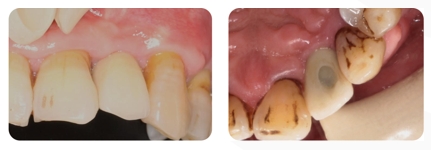
O paciente relata que o dente nº 22 está solto.
Tratamento necessário:
Avaliação e intervenção para dentes soltos.
Histórico atual:
O dente nº 22 está solto há vários anos sem tratamento.
Anamnese:
Sem histórico médico anterior significativo.
Alergias a medicamentos:
Nenhum relatado.
EXAME CLÍNICO
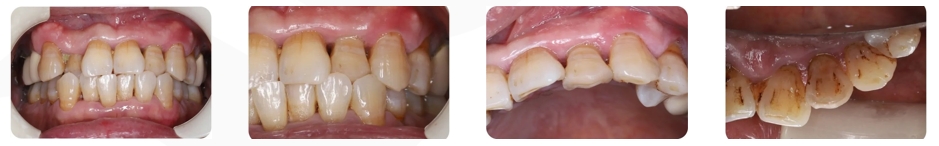
Exame intraoral:
- A altura do osso alveolar é reduzida em menos de 30%.
- Dentição irregular observada.
- Mordida cruzada observada nos dentes nº 12 e 22.
Reclamações de pacientes:
- O dente nº 22 está ligeiramente escurecido e apresenta mobilidade de grau 3.
- Teste de percussão: Negativo.
- Sem inchaço ou bolhas nas gengivas.
- Profundidade da bolsa periodontal: 6 mm.
- Foram observados defeitos nas papilas gengivais mesial e distal.
Exame de imagem: CBCT
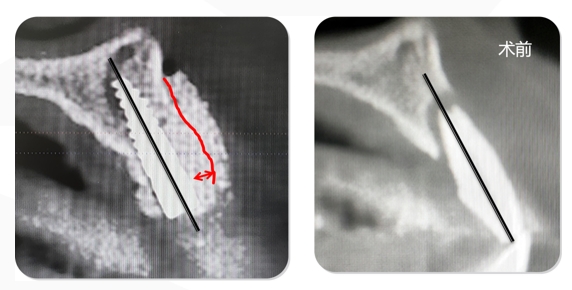
A TCFC pré-operatória mostra que a altura do lado vestibular do osso alveolar nos dentes nº 21 chega até o apical. O osso alveolar lateral atinge 1/3 do apical. Sombras de baixa densidade podem ser vistas ao redor das raízes. A largura do rebordo alveolar é de 6,41 mm.
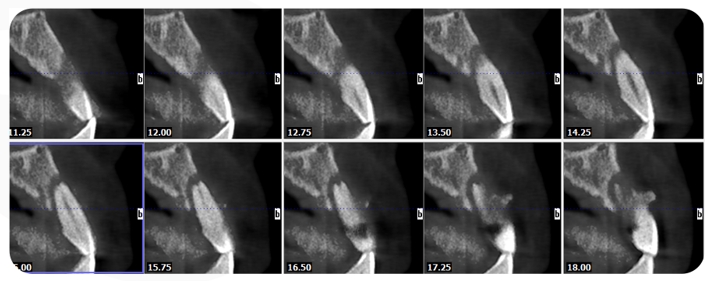
O caso da TCFC coronal 22: A largura do lado lingual do rebordo alveolar era de 6,41 mm, faltava 1/2 do osso vertical e não havia perda vertical de tecido mole.
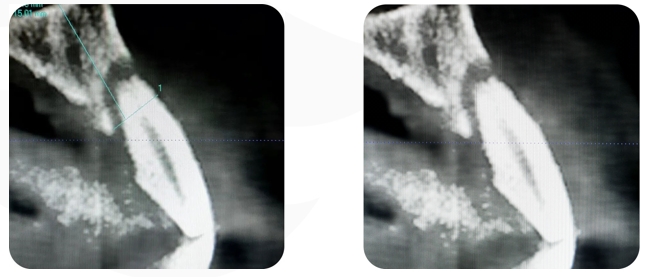
RISCOS ESTÉTICOS
Avaliação do risco estético: Risco médio
TRATAMENTO
PLANEJAMENTO PRÉ-OPERATÓRIO
- Cuidados completos com a boca e educação sobre higiene bucal uma semana antes da cirurgia, incluindo o uso de clorexidina.
- O sangue venoso é coletado para a preparação de PRF (fibrina rica em plaquetas) antes da cirurgia.
- Realizar extrações dentárias minimamente invasivas.
- Use incisões anguladas para obter um acesso ideal e um rompimento mínimo do tecido.
- Implante imediato com o procedimento de regeneração óssea guiada (GBR).
- Decisão sobre o fechamento da ferida: Cicatrização aberta ou ferida com sutura apertada?
- Respeite a decisão do paciente de não optar por uma solução temporária.
- Considere e discuta soluções regulares e permanentes para as necessidades do paciente.
PROCEDIMENTO
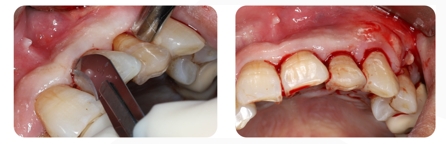
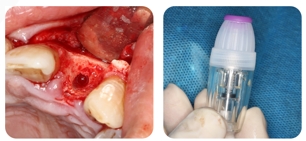
- Use a 12#Blade para fazer incisões internas no sulsus gengival dos dentes nº 21, 22 e 23 e incisões verticais adicionais na posição mesial dos dentes nº 24.
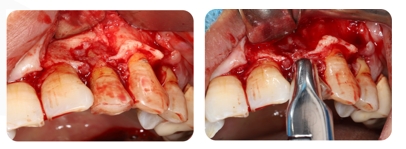
2. O retalho mucoperiosteal é cortado e afastado. O lado vestibular do osso alveolar dos dentes nº 22 é exposto. O dente nº 22 é extraído por meio de cirurgia minimamente invasiva.
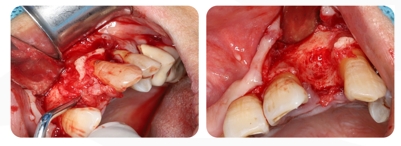
3. As feridas de extração do dente nº 22 são raspadas; a superfície do osso alveolar no nº 22 e a fossa são expostas.
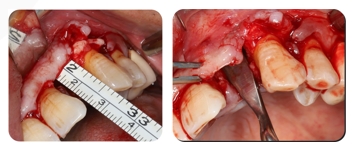
4. O Soft Tissue Extend, uma cirurgia que não corta o periósteo, é usado para liberar a tensão.
Registre o comprimento do retalho de tecido mole original após o retalho e raspe o retalho de tecido mole usando o W-tension Release Comb
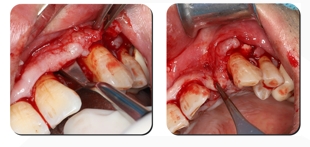
5. A raspagem repetida do retalho de tecido mole com o W-tension Release Comb pode alongar o retalho de tecido mole sem cortar o periósteo.
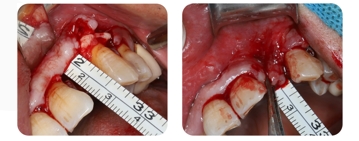
6. O antes e o depois do uso do W-tension Release Comb: O comprimento do retalho de tecido mole foi ampliado em 8-9 mm
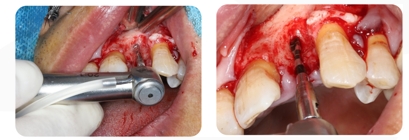
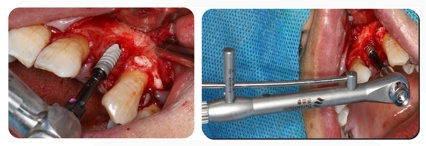
7. Use a broca de posicionamento para posicionar e fazer furos passo a passo
8. O orifício é perfurado: Escolha DMD Ø3,5*11mm
9. Parafuso DMD Ø3,5*11mm com estabilidade inicial de 30N
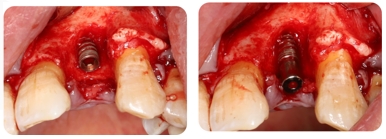
9. Local Pilar de cicatrização
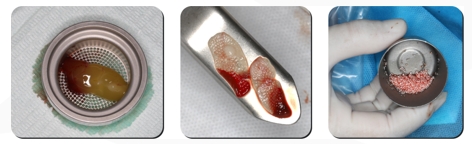
10. Procedimento de GBR: A membrana de colágeno PRF foi preparada por meio de sangue venoso coletado antes da cirurgia, Prepare o kit GBR (o Kit GBR usado neste caso é do DentalMaster).
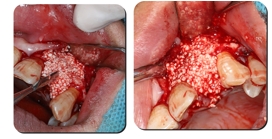
11. O material de enxerto ósseo é colocado no defeito bucal 3 a 5 mm além da área do defeito ósseo e é pressionado vigorosamente
12. Cubra com biomembrana aparada na área de enxerto ósseo (3 a 5 mm além da área, tanto quanto possível). A superfície da biomembrana é coberta de forma cruzada com membranas de PRF
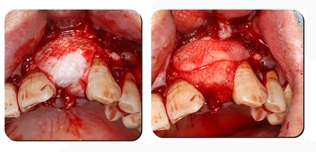
13. Como o biofilme tem certa atividade antibacteriana e é protegido pelo PRF, a extração do dente pode ser tentada para abrir a cicatrização, garantindo que a sutura in situ da papila gengival e a posição da sínfise membrano-gengival permaneçam inalteradas, o que favorece o efeito estético no futuro, e os cuidados orais de rotina, gargarejos e antibióticos por 5 dias após a cirurgia
IMAGEM PÓS-OPERATÓRIA IMEDIATA-CBCT
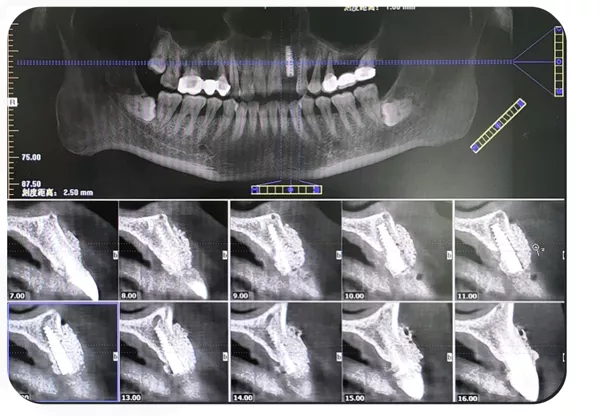
CBCT pós-operatório: espera-se que o enxerto ósseo excessivo no lado vestibular atinja uma regeneração óssea de >2 m
ACOMPANHAMENTO PÓS-OPERATÓRIO
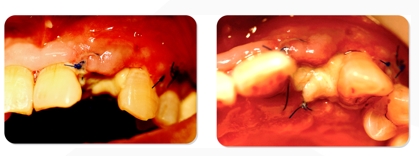
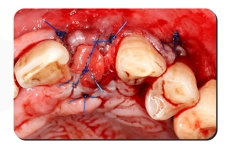
5 dias após a cirurgia, o paciente solicitou um novo exame para a remoção da costura de náilon porque ela perfura a boca. As gengivas estão levemente inchadas. Não há sinais de infecção e a fibrina é visível na ferida.
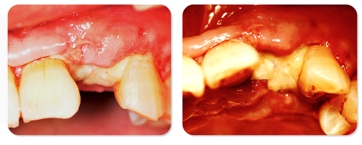
Condição da gengiva após a remoção da sutura
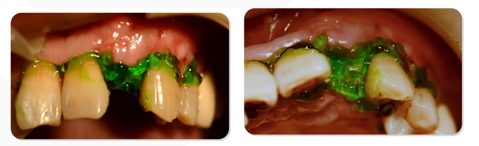
A área da incisão foi tratada com gel antibacteriano de clorexidina, e o paciente foi instruído a enxaguar a boca e manter a higiene bucal
PROCESSO DE REPARO
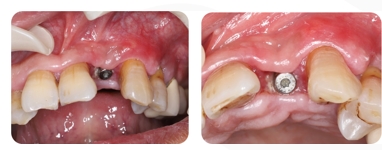
Acompanhamento 20 dias após a cirurgia, o PRF foi completamente absorvido. Os remanescentes da membrana de colágeno e a cobertura epitelial eram visíveis.
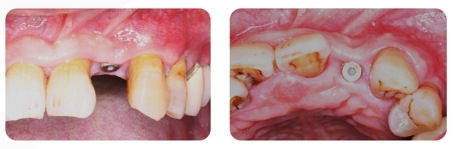
Após 8 semanas de acompanhamento, os tecidos moles estavam cicatrizados e as gengivas queratinizadas estavam saudáveis
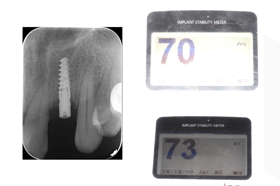
4-5 meses após a cirurgia, a radiografia apical mostrou um ISQ de 70/73 no lado vestibular e lingual.
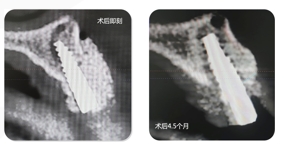
CBCT 4-5 meses após a cirurgia
As impressões convencionais foram feitas e reparadas 5 meses após a cirurgia
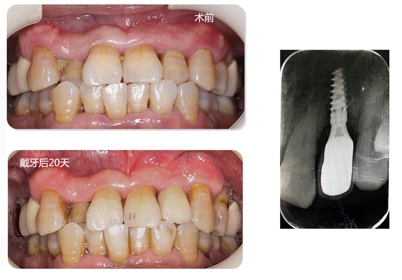
A prótese final
DISCUSSÃO PÓS-OPERATÓRIA
Este caso envolve a extração e o implante imediato de um único dente solto causado por uma lesão periodontal-endodôntica na zona estética. O paciente apresentava dentição irregular, uma lesão periodontal-endodôntica de longa data no dente afetado, uma cavidade de extração de dente Classe II, higiene bucal geral e um risco relativamente alto de implante imediato na área estética. Apesar desses desafios, o paciente obteve resultados relativamente satisfatórios na restauração com implantes. As observações a seguir foram feitas a partir de uma revisão sistemática desse caso:
- Avaliação de risco estético pré-operatório e análise de imagens: A base de um trabalho clínico bem-sucedido começa com uma avaliação completa dos riscos estéticos e análise de imagens. A extração dentária minimamente invasiva e as técnicas cirúrgicas padronizadas foram empregadas, com atenção especial à colocação correta do implante tridimensional. Garantir a estabilidade inicial foi crucial para o sucesso do procedimento.
- Fechamento de feridas em tecidos moles: O fechamento das feridas de tecido mole foi uma etapa crítica do processo. Devido à ferida de extração dentária existente e à falta de tecido mole, o fechamento da ferida se mostrou um desafio. Além disso, foi necessário um enxerto ósseo excessivo no procedimento de regeneração óssea guiada. A redução da tensão no retalho de tecido mole foi fundamental. Em vez de usar a incisão periosteal clássica e o método de redução, optamos por empregar uma técnica desenvolvida por nós mesmos para raspar e alongar o retalho de tecido mole sem fazer uma incisão periosteal. Essa técnica, denominada "Soft Tissue Extend", permitiu uma extensão de 8-9 mm do retalho de tecido mole, reduzindo efetivamente a tensão e preservando o suprimento de sangue para o tecido mole e o periósteo na área de enxerto ósseo.
- Uso de PRF e biomembrana SIS: Para minimizar o risco de exposição da ferida, a fibrina rica em plaquetas (PRF) combinada com a biomembrana absorvível da submucosa do intestino delgado (SIS) foi usada para cobrir a área exposta da ferida. A biomembrana SIS oferece um desempenho superior contra a degradação em comparação com as membranas de colágeno convencionais, com maior hidrofilicidade, elasticidade e propriedades antibacterianas. Isso permitiu a "cicatrização aberta" seletiva no ambiente oral e expandiu as indicações para a cicatrização aberta nos procedimentos de preservação do rebordo alveolar. O processo de cicatrização aberta permitiu que a papila gengival e a gengiva membranosa fossem suturadas in situ, criando uma base sólida para a obtenção de resultados estéticos ideais.
- Estágio protético: Durante a fase protética, foi usado um modelo de moldagem personalizado e foi colocado um parafuso de pilar personalizado. Essa abordagem corrigiu a mordida cruzada original do dente afetado, com a restauração sendo modificada para fornecer o máximo de cobertura superficial possível. Isso melhorou o resultado estético. Entretanto, a falta de uma prótese provisória imediata, devido a fatores relacionados ao paciente, afetou, até certo ponto, os resultados estéticos pós-operatórios.
- Conclusão: As observações e técnicas descritas acima representam a experiência pessoal e os insights obtidos nesse caso específico.