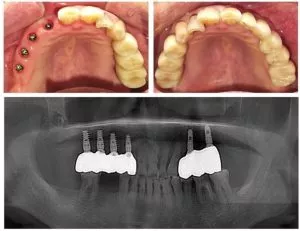
Em 2025, os implantes dentários são cada vez mais aceites em todo o mundo e a tecnologia está em constante evolução. De acordo com a investigação da Equipa Internacional de Implantologia (ITI), a taxa de sucesso de 5 anos dos implantes dentários é superior a 95%. No entanto, alguns pacientes ainda enfrentam o risco de fracasso dos implantes.
Então, porque é que os implantes dentários falham? As principais causas de fracasso incluem uma fraca osseointegração, infecções e stress excessivo, sendo que todas elas podem ser atenuadas com medidas preventivas adequadas.
Este artigo analisará as estatísticas da taxa de sucesso dos implantes dentários, explorará as causas clínicas comuns de insucesso e fornecerá 10 factores-chave sobre como evitar o insucesso dos implantes dentários para ajudar os médicos e os pacientes a melhorar a estabilidade e o sucesso dos implantes dentários a longo prazo.
Fator-chave 1: Seleção dos doentes e avaliação pré-operatória
Os procedimentos de implantes dentários bem sucedidos começam com uma seleção precisa do paciente e uma avaliação pré-operatória minuciosa. Os critérios para os implantes dentários incluem normalmente um volume ósseo suficiente, uma boa saúde oral e a ausência de doenças sistémicas graves.
A densidade óssea é um fator crucial na determinação da estabilidade dos implantes. Um estudo publicado na revista Jornal de Implantologia Oral mostra que os doentes com baixa densidade óssea têm uma taxa de insucesso do implante significativamente mais elevada em comparação com os doentes com um volume ósseo adequado. Por conseguinte, é essencial efetuar uma avaliação da densidade óssea antes da cirurgia. Os exames de CBCT podem avaliar com precisão a qualidade do maxilar, assegurando que o implante recebe suporte ósseo suficiente.
Além disso, as contra-indicações médicas para implantes dentários também desempenham um papel vital nas taxas de sucesso. Por exemplo, as taxas de insucesso dos implantes são quase duas vezes mais elevadas em doentes com diabetes não controlada do que na população em geral. Os fumadores enfrentam um risco ainda maior, com as taxas de insucesso a aumentarem mais de três vezes devido aos efeitos negativos da nicotina na osseointegração e ao atraso na cicatrização. Por conseguinte, antes da cirurgia, é essencial que os médicos avaliem minuciosamente o historial médico do paciente e tomem medidas específicas, como o controlo dos níveis de açúcar no sangue e o incentivo à cessação do tabagismo, para melhorar a taxa de sucesso a longo prazo dos implantes dentários.
Fator-chave 2: Conceção do implante e seleção do material
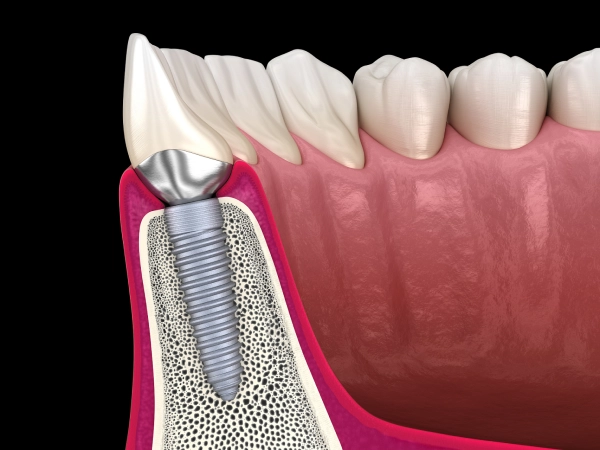
No domínio dos implantes dentários, o desenho e a seleção do material do implante desempenham um papel decisivo no sucesso da cirurgia e na experiência a longo prazo dos pacientes. Atualmente, a liga de titânio e a zircónia são dois materiais comummente utilizados para implantes. A liga de titânio oferece excelentes propriedades mecânicas e uma boa biocompatibilidade. A sua elevada resistência permite-lhe suportar forças de mordida substanciais e é menos propensa a deformações ou fracturas no complexo ambiente mecânico da cavidade oral. Este facto faz da liga de titânio um material amplamente utilizado para implantes. No entanto, a cor metálica dos implantes de liga de titânio pode ter limitações estéticas, especialmente para pacientes que exigem elevados padrões estéticos, como os que necessitam de implantes na região anterior.
Os implantes de zircónia, por outro lado, têm uma vantagem significativa em termos estéticos, uma vez que se assemelham muito à cor dos dentes naturais e apresentam um desempenho estético excecional. Oferecem também uma boa biocompatibilidade e resistência à corrosão. No entanto, os implantes de zircónia são mais difíceis de processar, têm um custo mais elevado e, em termos de resistência mecânica, são ligeiramente inferiores à liga de titânio. Quando expostos a forças de mordedura excessivas, os implantes de zircónia têm um risco mais elevado de lascar.
Para além do material em si, a tecnologia de tratamento da superfície dos implantes é crucial para a osseointegração. Por exemplo, a tecnologia SLA (Sandblasted Large-grit Acid-etched) cria uma superfície rugosa e porosa no implante, aumentando a área de contacto entre o implante e o tecido ósseo. Isto facilita a adesão, a proliferação e a diferenciação das células ósseas, acelerando o processo de osteointegração e melhorando a estabilidade do implante. Os tratamentos de revestimento hidrofílico alteram a molhabilidade da superfície do implante, permitindo que o sangue e o fluido dos tecidos se espalhem rapidamente pela superfície, promovendo a adesão e o crescimento precoce das células. Este facto reduz significativamente o tempo de cicatrização do implante, especialmente em doentes com má qualidade óssea ou que necessitem de uma cicatrização mais rápida.
Em 2025, várias marcas bem conhecidas, como a Nobel e a Straumann, fizeram avanços significativos na conceção de implantes e na investigação de materiais. Com as suas tecnologias maduras e qualidade fiável, estas marcas detêm uma posição importante no mercado. Optimizam continuamente os seus produtos através da incorporação de materiais avançados e tecnologias de tratamento de superfícies na conceção de implantes, oferecendo aos pacientes soluções de implantes dentários melhores e mais fiáveis.
Fator-chave 3: Precisão no planeamento cirúrgico
A colocação bem sucedida de implantes dentários depende fortemente de um planeamento pré-operatório meticuloso para garantir a precisão, segurança e estabilidade a longo prazo. Os avanços na medicina dentária digital para a colocação de implantes revolucionaram os protocolos de tratamento, tornando os procedimentos mais previsíveis e reduzindo as complicações. Entre estes avanços, os exames CBCT para implantes dentários e a cirurgia guiada por computador desempenham um papel crucial na melhoria da precisão.
O papel da CBCT na cirurgia de implantes
A Tomografia Computorizada de Feixe Cónico (CBCT) tornou-se uma ferramenta indispensável no planeamento de implantes, oferecendo imagens tridimensionais que proporcionam uma visão anatómica detalhada. Ao contrário das radiografias bidimensionais tradicionais, as tomografias de feixe cónico para implantes dentários permitem aos médicos avaliar o volume ósseo, a densidade óssea, o posicionamento dos nervos e a localização dos seios nasais com elevada precisão. Os estudos demonstraram que a análise pré-operatória da TCFC reduz significativamente as falhas dos implantes, assegurando a angulação, profundidade e posicionamento corretos da fixação do implante. Esta tecnologia de imagiologia é especialmente importante em casos complexos, tais como implantes maxilares posteriores em que a proximidade do seio maxilar apresenta riscos, ou implantes mandibulares em que o nervo alveolar inferior tem de ser cuidadosamente evitado.
Cirurgia guiada: Aumentar a precisão e a segurança
A utilização da precisão da cirurgia de implantes guiada transformou a colocação tradicional de implantes à mão livre numa técnica altamente precisa e minimamente invasiva. As guias cirúrgicas, criadas com base no planeamento digital do tratamento, ajudam a transferir o plano virtual do implante para a boca do doente com uma precisão quase perfeita. Um estudo publicado no Journal of Oral and Maxillofacial Surgery concluiu que a cirurgia de implantes guiada reduz o desvio no posicionamento do implante em mais de 50% em comparação com os métodos à mão livre, o que conduz a uma melhor estabilidade primária, a resultados protéticos óptimos e a taxas de complicações mais baixas.
Evitar lesões nervosas e vasculares
Um dos maiores riscos na cirurgia de implantes é a lesão de nervos e vasos sanguíneos, que pode resultar em dormência, dor ou hemorragia excessiva. Uma avaliação CBCT adequada e guias cirúrgicos digitais ajudam a mapear com precisão os locais dos implantes para evitar estruturas anatómicas críticas, como o nervo alveolar inferior, o forame mental e as cavidades sinusais. Além disso, a utilização de sistemas de controlo de profundidade e de tecnologia de navegação dinâmica aumenta ainda mais a precisão, assegurando uma colocação segura e exacta e minimizando o trauma cirúrgico.
Com os avanços contínuos na medicina dentária digital para a colocação de implantes, os médicos podem agora alcançar taxas de sucesso mais elevadas, tempos de recuperação mais curtos e uma maior satisfação dos pacientes. A integração da tecnologia CBCT, da cirurgia guiada e do fluxo de trabalho digital na implantologia já não é uma opção, mas sim uma necessidade para um sucesso previsível e duradouro dos implantes.
Fator-chave 4: Técnicas assépticas e controlo da infeção
Na cirurgia de implantes dentários, as técnicas assépticas rigorosas e o controlo eficaz das infecções são cruciais para garantir o sucesso da cirurgia e manter a saúde oral dos pacientes. Prevenção da peri-implantite é uma prioridade máxima, e a utilização adequada de antibióticos desempenha um papel significativo neste processo.
Utilização de antibióticos no pré-operatório e no pós-operatório
Antes da cirurgia, a decisão de utilizar antibióticos depende do estado específico do doente, como a presença de doenças sistémicas ou o risco de infecções orais locais. Seguindo as diretrizes para profilaxia antibiótica para implantes dentáriosNo entanto, a necessidade, o tipo e a dosagem dos antibióticos devem ser cuidadosamente determinados. Para os doentes com um perfil de risco normal, os antibióticos profilácticos pré-operatórios podem não ser necessários. No entanto, para doentes de alto risco, como os que sofrem de diabetes ou doenças cardiovasculares, a utilização adequada de antibióticos antes da cirurgia pode ajudar a reduzir o risco de infecções pós-operatórias. Da mesma forma, a utilização de antibióticos no pós-operatório deve ser ajustada com base no estado de recuperação do doente, devendo evitar-se a utilização prolongada para prevenir a resistência aos antibióticos.
Normas de esterilização no bloco operatório
A desinfeção e a esterilização do ambiente cirúrgico são também de extrema importância. De acordo com o Protocolos de esterilização da Associação Dentária Americana (ADA) em implantologiaPara garantir um ambiente cirúrgico estéril, todos os instrumentos cirúrgicos devem ser cuidadosamente limpos, desinfectados e esterilizados. Antes do procedimento, a sala de operações deve ser meticulosamente limpa e desinfectada utilizando métodos como a irradiação ultravioleta (UV) e toalhetes desinfectantes químicos para garantir um ambiente cirúrgico estéril. Durante a cirurgia, os profissionais médicos devem seguir rigorosamente os protocolos assépticos, incluindo a utilização de batas, luvas e máscaras cirúrgicas esterilizadas. Após o procedimento, a sala de operações e todos os instrumentos utilizados devem ser novamente esterilizados para evitar a contaminação cruzada.
Ao implementar rigorosamente estas técnicas assépticas e medidas de controlo de infecções, o risco de infeção na cirurgia de implantes dentários pode ser significativamente reduzido, aumentando assim a taxa de sucesso dos implantes e proporcionando aos pacientes uma experiência de tratamento segura e fiável.
Fator-chave 5: Técnicas de aumento ósseo
Nos procedimentos de implantes dentários, quando um paciente tem um volume ósseo insuficiente, as técnicas de aumento ósseo tornam-se um método fundamental para garantir o sucesso do implante. O levantamento do seio maxilar para implantes dentários é uma solução eficaz para o volume ósseo insuficiente na região posterior do maxilar. O osso alveolar nesta área está localizado imediatamente abaixo do seio maxilar e, com o envelhecimento ou a perda prolongada de dentes, o volume ósseo nesta região torna-se frequentemente muito inadequado para a colocação direta de implantes. A cirurgia de elevação do seio maxilar envolve a elevação da mucosa do seio maxilar e a colocação de material de enxerto ósseo entre o fundo do seio e o rebordo alveolar, aumentando a altura do osso e fornecendo suporte ósseo suficiente para o implante.
Regeneração óssea guiada (ROG) é adequado para várias situações de defeitos ósseos. Utiliza a função de barreira de uma membrana biológica para evitar que as células dos tecidos moles entrem na área do defeito ósseo, orientando as células osteogénicas para migrarem preferencialmente para o local do defeito e promovendo a formação de novo osso. A nossa empresa oferece kits de elevação do seio e Kits GBRque incluem uma gama de instrumentos de precisão necessários para a cirurgia, para ajudar o médico a efetuar o procedimento com precisão.
Ao selecionar materiais de enxerto ósseo, os auto-enxertos e o osso sintético têm cada um as suas próprias caraterísticas. Os auto-enxertos, retirados do próprio corpo do paciente, como da crista ilíaca ou da mandíbula, oferecem uma biocompatibilidade e propriedades osteoindutoras inigualáveis, proporcionando os melhores resultados de formação óssea. No entanto, a desvantagem é que requerem um segundo local de cirurgia, aumentando o desconforto do doente e o risco cirúrgico, com disponibilidade limitada de osso dador. Os materiais ósseos sintéticos, como a hidroxiapatite e o fosfato tricálcico, estão amplamente disponíveis e podem ser processados em diferentes formas e tamanhos, consoante as necessidades. Evitam o trauma associado à colheita de osso e oferecem uma estrutura físico-química estável que serve como um bom suporte para o crescimento de novo osso. No entanto, o osso sintético tem propriedades osteoindutoras relativamente mais fracas do que os auto-enxertos.
Na prática clínica, os médicos selecionam o material de enxerto ósseo e a técnica de aumento ósseo mais adequados com base na condição específica do doente, como a extensão dos defeitos ósseos e a saúde geral, para obter o melhor resultado possível com os implantes dentários.
Fator-chave 6: Estabilidade inicial do implante
A estabilidade inicial do implante é uma base crucial para o sucesso dos implantes dentários, afectando diretamente a capacidade do implante para atingir a osseointegração no osso alveolar e manter a função a longo prazo. O Quociente de Estabilidade do Implante (ISQ) e o torque de inserção do implante são indicadores-chave utilizados para avaliar a estabilidade inicial do implante. O ISQ mede a estabilidade do implante utilizando a análise da frequência de ressonância, sendo que valores mais elevados indicam uma melhor estabilidade. O binário de inserção do implante reflecte a resistência encontrada durante a colocação do implante, e o binário adequado assegura um ajuste perfeito entre o implante e o tecido ósseo.
As técnicas cirúrgicas desempenham um papel fundamental na melhoria da estabilidade inicial do implante. Por exemplo, o controlo do diâmetro da perfuração é essencial para garantir um bom contacto entre o implante e o tecido ósseo. Se o diâmetro da perfuração for demasiado grande, o espaço entre o implante e a parede óssea aumentará, levando a uma retenção mecânica insuficiente, o que tem um impacto negativo na estabilidade inicial. Por outro lado, se o diâmetro da perfuração for demasiado pequeno, a compressão excessiva do tecido ósseo durante a colocação do implante pode causar necrose óssea, o que também compromete a estabilidade inicial. O nosso DentalMaster Implantes dentários DMD são concebidos tendo em mente a compatibilidade com várias técnicas cirúrgicas, ajudando os médicos a controlar com precisão o procedimento cirúrgico e a melhorar a estabilidade dos implantes. Nomeadamente, os implantes dentários DentalMaster DMD são totalmente compatíveis com os implantes Nobel, oferecendo mais opções e comodidade aos médicos, e são também adequados para carga imediata, reduzindo significativamente o tempo que os pacientes ficam sem dentes e melhorando a sua qualidade de vida.
No que diz respeito ao momento da carga do implante, tanto a carga imediata como a carga retardada têm as suas próprias indicações. A carga imediata refere-se à colocação de uma restauração provisória e à aplicação de uma determinada quantidade de força oclusal imediatamente após a inserção do implante. A vantagem da carga imediata é que permite ao doente recuperar rapidamente a função mastigatória e a estética; no entanto, requer uma estabilidade inicial do implante muito elevada. Este método é normalmente utilizado quando a qualidade do osso é boa, o torque de inserção do implante atinge um determinado padrão e não existe inflamação significativa à volta do implante. A carga retardada, por outro lado, envolve um período de cicatrização após a inserção do implante, durante o qual o implante forma uma ligação forte com o osso antes de ser sujeito a carga. Esta abordagem é mais conservadora e é adequada para casos em que a qualidade do osso é fraca, a estabilidade inicial do implante é insuficiente ou a saúde geral do doente está comprometida. Os médicos avaliarão a situação específica do doente, como a densidade óssea, a estabilidade inicial do implante e a saúde geral, e escolherão o método de carga mais adequado para garantir o sucesso a longo prazo do implante dentário.
Fator-chave 7: Gestão dos tecidos moles e estética
No campo dos implantes dentários, a gestão dos tecidos moles e a estética são aspectos cruciais que afectam diretamente tanto a experiência de tratamento do paciente como os resultados a longo prazo. O biótipo gengival desempenha um papel significativo nos resultados estéticos a longo prazo da implantologia dentária. Os biótipos gengivais são geralmente classificados em biótipos finos e espessos. O biótipo fino tem gengivas mais finas, menos tecido conjuntivo e vasos sanguíneos claramente visíveis. Embora possa parecer esteticamente mais delicado, acarreta um maior risco de recessão gengival após a cirurgia de implantes. Uma vez que a recessão gengival ocorre, a exposição do colo do implante não só afecta a estética como também pode levar a peri-implantite, perturbando o equilíbrio dos tecidos moles e duros à volta do implante. Por outro lado, o biótipo espesso tem gengivas mais espessas com tecido conjuntivo abundante, oferecendo uma melhor proteção à volta do implante e reduzindo significativamente a probabilidade de recessão gengival, mantendo um resultado estético estável a longo prazo.
As técnicas de enxerto de tecidos moles têm uma vasta gama de aplicações em procedimentos de implantes. O enxerto de tecido conjuntivo é um método de transplante de tecido mole comummente utilizado. Quando um doente apresenta recessão gengival, tecido mole insuficiente à volta do implante ou necessita de melhorar o aspeto estético da área do implante, o enxerto de tecido conjuntivo desempenha um papel fundamental. Por exemplo, após a colocação de um implante, se a gengiva circundante for demasiado fina, o dentista pode retirar uma quantidade adequada de tecido conjuntivo de outras áreas da boca do doente (como o palato) e enxertá-lo à volta do implante. Isto aumenta a espessura da gengiva, melhora a qualidade e a forma do tecido mole, reduz o risco de recessão gengival e melhora a estética rosa à volta do implante, assegurando que a gengiva circundante se mistura de forma mais harmoniosa na cor e na forma com os dentes naturais. Além disso, para os pacientes que já sofrem de mucosite peri-implantar, a combinação de técnicas de enxerto de tecidos moles com o controlo da inflamação ajuda a reparar os tecidos danificados e a restaurar um ambiente saudável à volta do implante, garantindo a sua estabilidade a longo prazo e o resultado estético. Através de uma gestão adequada dos tecidos moles e de considerações estéticas, é possível criar restaurações de implantes que sejam funcionais e esteticamente agradáveis para os pacientes.
Fator-chave 8: Gestão da carga oclusal
A gestão da carga oclusal é um dos factores chave para o sucesso dos implantes dentários, afectando diretamente o tempo de vida do implante e a saúde oral do paciente. Seguir os princípios corretos de oclusão dos implantes é crucial para dispersar as forças oclusais e evitar a sobrecarga oclusal.
Tomemos como exemplo um paciente de meia-idade. Pouco tempo depois da restauração de um implante dentário, o doente sentiu o implante a soltar-se. Um exame pormenorizado revelou que um ajuste incorreto da relação oclusal após a restauração fez com que o implante suportasse forças oclusais excessivas, resultando numa sobrecarga oclusal. A sobrecarga prolongada levou a uma pressão excessiva sobre o tecido ósseo que rodeava o implante, o que causou gradualmente a reabsorção óssea e, por fim, resultou no afrouxamento do implante. A solução para este problema foi, em primeiro lugar, reajustar a relação oclusal, remodelando a restauração para garantir que as forças oclusais eram distribuídas uniformemente entre o implante e os dentes naturais circundantes. Além disso, o paciente foi aconselhado a evitar comer alimentos duros a curto prazo para reduzir a carga sobre o implante e dar tempo ao tecido ósseo circundante para recuperar. Após um período de observação e cuidados, a estabilidade do implante regressou gradualmente.
Para os pacientes com bruxismo, este é um potencial fator de risco para a falha do implante. Durante o ranger de dentes noturno, os dentes são sujeitos a forças oclusais anormais e excessivas. Estas forças incidem repetidamente sobre o implante, o que pode facilmente causar danos no tecido ósseo circundante, acelerando o afrouxamento do implante e levando potencialmente à sua perda. Para estes doentes, a solução recomendada é a utilização de um protetor noturno para proteção do implante. O protetor noturno amortece eficazmente as forças geradas durante o ranger dos dentes, reduzindo a carga anormal sobre o implante. Além disso, os dentistas têm de orientar os doentes sobre a higiene oral, uma vez que o bruxismo pode provocar a proliferação de bactérias na boca, levando à inflamação e afectando a saúde dos tecidos em redor do implante. Os acompanhamentos regulares são também essenciais para detetar e resolver atempadamente quaisquer problemas potenciais, garantindo que o implante possa funcionar de forma estável a longo prazo. Através de uma gestão científica e razoável da carga oclusal, a taxa de sucesso e a longevidade dos implantes dentários podem ser significativamente melhoradas, proporcionando aos pacientes resultados de restauração oral de maior qualidade.
Fator-chave 9: Manutenção e acompanhamento pós-operatório
A manutenção e o acompanhamento pós-operatórios são fundamentais para garantir o sucesso a longo prazo dos implantes dentários. Afectam diretamente o tempo de vida do implante e a saúde oral do paciente. Os cuidados pós-operatórios adequados podem efetivamente prolongar a vida útil do implante e melhorar a qualidade de vida do paciente.
Para os cuidados domiciliários, é crucial dominar as técnicas corretas de limpeza dos implantes dentários. Recomenda-se a utilização de um fio dental com água para ajudar na limpeza. O fio dentário, que utiliza jactos de água pulsante de alta pressão, pode limpar em profundidade os espaços em redor do implante e as gengivas circundantes, removendo os resíduos alimentares e a placa bacteriana, reduzindo assim o risco de peri-implantite. Marcas como a Waterpik e a Bissell disponibilizam water flossers com definições ajustáveis para satisfazer as necessidades de limpeza de diferentes pacientes. Além disso, uma escova de dentes com cerdas macias é essencial para a limpeza diária, uma vez que as suas cerdas macias podem evitar danos na superfície do implante e nos tecidos gengivais circundantes. Deve ser utilizada a técnica de escovagem Bass para garantir que todas as superfícies dentárias são limpas eficazmente. Após a escovagem, a utilização de fio dentário ajuda a remover os resíduos entre os dentes.
Relativamente às consultas de acompanhamento e aos exames imagiológicos, a manutenção dos implantes a longo prazo requer controlos regulares. Geralmente, após a cirurgia de implantes, os acompanhamentos de rotina devem ser agendados para 1 semana, 1 mês, 3 meses e 6 meses. Posteriormente, com base na estabilidade do implante e na saúde oral do doente, as consultas de acompanhamento podem ser agendadas semestralmente ou anualmente. Durante cada consulta, para além dos exames orais de rotina, o médico pode pedir exames imagiológicos, como radiografias ou CBCT. Através destes exames imagiológicos, o médico pode observar claramente a integração entre o implante e o tecido ósseo circundante e detetar prontamente problemas como a reabsorção óssea ou o afrouxamento do implante, para que possam ser tomadas medidas de tratamento adequadas. A manutenção e o acompanhamento pós-operatórios regulares permitem que o médico e o doente trabalhem em conjunto para proteger a saúde do implante e garantir a sua funcionalidade a longo prazo.
Fator-chave 10: Especialização do cirurgião e trabalho de equipa
No domínio dos implantes dentários, a experiência do cirurgião e o trabalho de equipa são alguns dos principais elementos que determinam o êxito ou o fracasso das cirurgias de implantes dentários. A escolha de um dentista especialista em implantes é um passo crucial para que os pacientes consigam uma restauração com implantes dentários bem sucedida. Uma grande quantidade de dados de investigação mostra que a experiência do cirurgião tem um impacto significativo na taxa de sucesso dos implantes dentários. Um estudo publicado numa revista especializada em medicina oral indica que os cirurgiões que efectuaram mais de 500 cirurgias de implantes dentários podem atingir uma taxa de sucesso superior a 95%; enquanto que para os cirurgiões com experiência insuficiente, que efectuaram menos de 100 cirurgias de implantes dentários, a taxa de sucesso é apenas de cerca de 80%. Uma experiência clínica abundante permite aos cirurgiões lidar com mais precisão com várias estruturas anatómicas orais complexas e situações inesperadas que podem ocorrer durante as cirurgias. Por exemplo, ao lidar com casos complexos, como massa óssea insuficiente e proximidade do seio maxilar, os cirurgiões experientes podem confiar nas suas técnicas requintadas e no seu discernimento apurado para formular planos cirúrgicos mais razoáveis, melhorando assim efetivamente a taxa de sucesso dos implantes dentários.
A importância das equipas multidisciplinares de implantes é também de grande significado. Tomemos como exemplo um caso real. Um paciente sofria de perda dentária anterior devido a um traumatismo, acompanhada de um defeito ósseo alveolar grave. Durante o processo de tratamento, o cirurgião começou por efetuar uma cirurgia de aumento do osso alveolar para criar condições para a posterior colocação de implantes. Posteriormente, com base na condição oral do doente, na estética facial e nos requisitos funcionais, o protésico comunicou estreitamente com o cirurgião para determinar em conjunto a posição de implantação, o ângulo e a profundidade do implante. Depois de o implante ter sido implantado e cicatrizado com sucesso, o protésico fabricou cuidadosamente uma coroa dentária que combinava perfeitamente com a cor e a forma dos dentes naturais do paciente, restaurando a estética e a função mastigatória do paciente. Ao longo de todo o processo, o cirurgião, o prostodontista e o restante pessoal do departamento trabalharam em estreita colaboração, tirando o máximo partido das respectivas vantagens profissionais. A fim de manter e melhorar o nível profissional da equipa, os médicos também participam ativamente em vários cursos de formação sobre implantes dentários, aprendendo continuamente tecnologias e conceitos de ponta sobre implantes, de modo a fornecer aos pacientes serviços de tratamento com implantes dentários de maior qualidade e mais fiáveis. É possível constatar que a excelente experiência do cirurgião e o trabalho de equipa eficiente são garantias poderosas para o sucesso dos implantes dentários.
Conclusão
No campo dos implantes dentários, vários factores trabalham em conjunto para determinar o sucesso ou o fracasso do tratamento. Os dez factores-chave que discutimos, desde a seleção meticulosa do paciente e avaliações pré-operatórias abrangentes até aos cuidados e manutenção pós-operatórios rigorosos, desempenham um papel vital. A seleção exacta do doente, a avaliação minuciosa da densidade óssea e a consideração cuidadosa das contra-indicações médicas estabelecem uma base sólida para o procedimento de implante. A escolha do material de implante adequado, os revestimentos de superfície que promovem a osteointegração e as técnicas avançadas de aumento ósseo, como o levantamento do seio maxilar e a regeneração óssea guiada (ROG), cumprem os requisitos fisiológicos para uma implantação bem sucedida.
Um procedimento cirúrgico estéril, uma prevenção eficaz de infecções e um controlo rigoroso do ambiente cirúrgico garantem a saúde do local de implantação. O estabelecimento da estabilidade inicial do implante, a gestão correta das cargas oclusais e o manuseamento adequado dos tecidos moles contribuem para a funcionalidade e a estética do implante a longo prazo. Além disso, as competências profissionais do dentista, o trabalho em equipa perfeito da equipa dentária e o desenvolvimento profissional contínuo através de cursos de formação são cruciais para obter os melhores resultados do tratamento.
O tratamento personalizado é particularmente importante. Cada paciente tem condições orais, estado de saúde geral e factores de estilo de vida únicos. Adaptar o plano de tratamento com implantes de acordo com estas caraterísticas individuais pode melhorar significativamente as taxas de sucesso e a satisfação do paciente.
Olhando para o futuro, espera-se que as tecnologias emergentes aumentem ainda mais a taxa de sucesso dos implantes dentários. A inteligência artificial pode ser utilizada para analisar grandes quantidades de dados dos pacientes, prever potenciais complicações e otimizar os planos de tratamento. A tecnologia de impressão 3D pode criar implantes e guias cirúrgicos personalizados, garantindo ajustes mais precisos e uma melhor integração com a estrutura anatómica do paciente. Estes avanços tecnológicos, juntamente com a melhoria contínua das técnicas clínicas e uma compreensão mais profunda da biologia relacionada com os implantes, conduzirão, sem dúvida, a tratamentos com implantes dentários mais bem sucedidos no futuro. Em conclusão, seguindo os factores-chave de sucesso e abraçando as tendências tecnológicas futuras, o campo dos implantes dentários proporcionará melhores soluções de saúde oral aos pacientes de todo o mundo.
Perguntas frequentes sobre implantes dentários
P: Um implante dentário que falhou pode ser substituído?
R: É possível substituir um implante dentário que falhou. Existem muitas razões pelas quais os implantes dentários podem falhar, tais como uma fraca osseointegração, peri-implantite e traumatismo oclusal. Uma vez determinada a falha, o médico efectuará uma avaliação exaustiva da causa. Se a falha for devida a um volume ósseo insuficiente, pode ser necessário um procedimento de aumento ósseo, como a regeneração óssea guiada (ROG) ou a cirurgia de elevação do seio maxilar, antes de o novo implante poder ser colocado para proporcionar um suporte ósseo suficiente. Se a causa for a peri-implantite, o tecido inflamatório deve ser cuidadosamente removido e a infeção controlada. Depois de a inflamação diminuir e o ambiente oral estabilizar, pode considerar-se a reimplantação. No entanto, a taxa de sucesso da reimplantação é influenciada por vários factores, incluindo a saúde do doente, as condições orais locais e as razões para o insucesso do implante inicial.
P: Quanto tempo dura um implante dentário?
R: O tempo de vida de um implante dentário varia de pessoa para pessoa. Geralmente, com uma manutenção adequada, os implantes dentários podem durar mais de 10 anos, ou mesmo toda a vida. A longevidade do implante depende de vários factores:
- As condições orais e a saúde geral do doente, como uma boa higiene oral, uma saúde periodontal estável e a ausência de doenças sistémicas graves (por exemplo, diabetes não controlada), que ajudam a prolongar a vida útil do implante.
- O material e a qualidade do implante. Os implantes de alta qualidade têm normalmente uma melhor biocompatibilidade e propriedades mecânicas, o que lhes permite funcionar durante mais tempo na boca.
- Manutenção e cuidados pós-operatórios. Check-ups regulares, uma limpeza adequada (como a utilização de um fio dentário com água ou uma escova de dentes de cerdas macias) e evitar força excessiva ao mastigar alimentos duros podem prolongar significativamente a vida útil do implante.
P: Qual é a taxa de sucesso dos implantes dentários em fumadores?
R: A taxa de sucesso dos implantes dentários em fumadores é relativamente mais baixa. A investigação indica que a taxa de insucesso dos implantes em fumadores é mais de três vezes superior à dos não fumadores. Isto deve-se principalmente a substâncias nocivas como a nicotina presente no tabaco, que afectam o processo de osseointegração entre o implante e o tecido ósseo. A nicotina reduz a circulação sanguínea local, diminui a atividade dos osteoblastos e inibe a síntese da matriz óssea, o que atrasa a cicatrização óssea e aumenta o risco de afrouxamento e fracasso do implante. Além disso, fumar pode piorar a higiene oral, levando a peri-implantite e ameaçando ainda mais a estabilidade do implante. Por conseguinte, os fumadores que planeiam submeter-se a uma cirurgia de implantes dentários são aconselhados a deixar de fumar antes do procedimento para melhorar a taxa de sucesso.
P: A cirurgia de implantes dentários dói?
R: A cirurgia de implantes dentários é geralmente indolor. Antes do procedimento, o médico administrará anestesia local para anestesiar a área cirúrgica. No entanto, quando o efeito da anestesia passa, pode haver uma ligeira dor e desconforto, semelhante à sensação após a extração de um dente. Esta dor é normalmente tolerável e a maioria dos doentes pode aliviá-la eficazmente tomando medicamentos analgésicos normais. A dor e o inchaço pós-operatórios podem variar de pessoa para pessoa, mas normalmente desaparecem ao longo de alguns dias. Se a dor for intensa ou persistir durante muito tempo, é importante contactar o médico para uma avaliação mais aprofundada.
P: A que é que devo prestar atenção depois de colocar um implante dentário?
R: Depois de receber um implante dentário, é essencial manter uma boa higiene oral. Evite escovar os dentes nas primeiras 24 horas após a cirurgia. Depois disso, utilize uma escova de dentes de cerdas macias e siga o método de escovagem correto (como o método Bass) para limpar os dentes, juntamente com a utilização de um fio dental com água para remover os restos de comida e a placa bacteriana à volta do implante. Em termos de dieta, evite comer alimentos duros ou pegajosos a curto prazo para evitar uma força excessiva sobre o implante ou o desprendimento da coroa. É também crucial seguir as instruções do seu médico relativamente às visitas regulares de acompanhamento. Geralmente, as consultas de rotina devem ser marcadas para 1 semana, 1 mês, 3 meses e 6 meses após a cirurgia e, posteriormente, com base na estabilidade do implante, de seis em seis meses ou anualmente. Durante estas consultas, o médico verificará a estabilidade do implante, a saúde das gengivas circundantes e poderá efetuar exames imagiológicos para detetar e tratar precocemente quaisquer problemas potenciais.